Biomarqueurs de l’inflammation pulpaire : où en est la recherche en 2026 ?
L’essentiel
Le diagnostic différentiel entre pulpite réversible et pulpite irréversible reste l’un des points les plus subjectifs de l’endodontie. Les tests cliniques classiques (test au froid, percussion, palpation) sont reconnus comme imparfaits, ce qui motive depuis plus de quinze ans la recherche de biomarqueurs moléculaires objectifs. Les méta-analyses récentes [1,2] et les études de précision diagnostique publiées en 2024 [3] convergent sur quelques candidats sérieux : IL-8, TNF-α, MMP-9 et RAGE ressortent comme les marqueurs les plus discriminants dans le tissu pulpaire des dents diagnostiquées en pulpite irréversible symptomatique. Toutefois, aucun biomarqueur n’est validé pour un usage clinique de routine en 2026. Les seuils chiffrés qui circulent sur internet sont souvent extrapolés ou inventés, et doivent être lus avec prudence. Cet article fait le point sur l’état réel de la recherche.
1. Le problème : les limites du diagnostic clinique actuel
Avant de parler de biomarqueurs, il faut comprendre pourquoi la communauté scientifique les recherche depuis si longtemps. Le diagnostic de pulpite repose actuellement sur cinq tests non invasifs principaux [4] :
| Test diagnostique | Précision rapportée | Ce qu’il évalue |
|---|---|---|
| Test au froid | ~ 84 % | Vitalité pulpaire (réponse nerveuse) |
| Test au chaud | ~ 72 % | Vitalité pulpaire |
| Test électrique (EPT) | ~ 82 % | Excitabilité nerveuse pulpaire |
| Laser Doppler (LDF) | ~ 97 % | Flux vasculaire pulpaire |
| Oxymétrie de pouls | ~ 97 % | Oxygénation pulpaire |
Une limite majeure : aucun de ces tests ne permet de discriminer fiablement pulpite réversible et pulpite irréversible [4]. Ils évaluent la vitalité pulpaire (la pulpe est-elle vivante ?), pas son état inflammatoire (jusqu’où l’inflammation est-elle allée ?). Le test au froid reste la référence pour la distinction réversible/irréversible, mais sa précision diminue avec l’âge : les patients de plus de 53 ans présentent une incidence accrue de pulpite « silencieuse » sans douleur prolongée [4].
Cette zone grise diagnostique est précisément celle qui détermine le choix entre coiffage pulpaire direct, pulpotomie et traitement endodontique. D’où l’enjeu de disposer d’indicateurs objectifs.
2. Les biomarqueurs candidats : ce que disent les méta-analyses récentes
Méta-analyse de référence (2025)
Une revue systématique avec méta-analyse publiée en mai 2025 dans le Journal of Pharmacy and Bioallied Sciences [1] a inclus 12 études et identifié les molécules dont l’expression est significativement augmentée dans les échantillons pulpaires de dents cliniquement diagnostiquées en pulpite irréversible symptomatique :
- IL-8 (interleukine 8 / CXCL8)
- TNF-α (facteur de nécrose tumorale alpha)
- MMP-9 (métalloprotéinase matricielle 9)
- RAGE (receptor for advanced glycation end-products)
L’effet global rapporté est important (effect size = 9,91 ; p < 0,00001), avec une hétérogénéité entre études élevée (I² = 99 %) qui reflète la diversité des méthodologies, des seuils et des populations étudiées.
Mini-revue Frontiers (2024)
Une mini-revue parue dans Frontiers in Dental Medicine [4] dresse un panorama des biomarqueurs explorés pour le diagnostic non invasif :
- L’augmentation d’IL-8 dans la pulpe humaine en pulpite irréversible est solidement documentée — IL-8 est qualifié de biomarqueur potentiel pour le diagnostic de pulpite irréversible
- TNF-α est élevé dans le fluide dentinaire des pulpes en pulpite réversible et irréversible (donc plus sensible que spécifique)
- FGF-1 est significativement plus élevé dans le fluide dentinaire de pulpite irréversible que dans la pulpite réversible ou la pulpe normale
- MMP-9 est proposée comme biomarqueur local utile, en lien avec l’échec du coiffage pulpaire direct (taux élevés de MMP-9/protéines totales associés à un mauvais pronostic)
Étude de précision diagnostique sur sang pulpaire (2024)
L’étude de Nawal et coll. publiée en 2024 dans l’International Endodontic Journal [3] est l’une des plus rigoureuses sur le plan méthodologique. 72 patients âgés de 14 à 53 ans ont été inclus, avec trois groupes : pulpe normale (n = 8), pulpite réversible (n = 42), pulpite irréversible symptomatique (n = 22). Les biomarqueurs IL-8 et TNF-α ont été quantifiés dans le sang pulpaire prélevé per-opératoirement.
Cette étude confirme que le sang pulpaire pourrait constituer un milieu intéressant pour le dosage de biomarqueurs, avec des performances diagnostiques utilisables pour discriminer pulpe saine vs pulpe enflammée. Les seuils précis et la validation à plus large échelle restent à établir.
3. Les principaux biomarqueurs en détail
Interleukine 8 (IL-8 / CXCL8)
- Nature : chimiokine CXCL, attirant puissamment les neutrophiles
- Source pulpaire : fibroblastes, macrophages, cellules dendritiques
- Données : augmentation marquée dans la pulpe en pulpite irréversible [1,3,4]
- Atouts : bonne spécificité, corrélation avec l’infiltration neutrophilique caractéristique de la pulpite irréversible
- Limites : seuils diagnostiques précis non standardisés ; études hétérogènes
TNF-α (facteur de nécrose tumorale alpha)
- Nature : cytokine pro-inflammatoire majeure produite par macrophages, lymphocytes T, NK
- Source pulpaire : détectable dans le tissu pulpaire et le fluide dentinaire
- Données : élevé dans pulpite réversible et irréversible — plus sensible que spécifique [1,4]
- Atouts : rôle physiopathologique clair dans la cascade inflammatoire
- Limites : élévation non spécifique de la pulpite irréversible — ne discrimine pas bien les deux entités
MMP-9 (métalloprotéinase matricielle 9)
- Nature : enzyme produite principalement par les neutrophiles, dégrade collagène et matrice extracellulaire
- Source pulpaire : fluide pulpaire, sang pulpaire
- Données cliniques : niveaux élevés associés à l’échec du coiffage pulpaire direct [4,5]. L’étude de Ballal et coll. (2022) sur MMP-9 dans un essai randomisé sur le coiffage pulpaire direct est une référence importante
- Atouts : potentiel pronostique (prédicteur d’échec) en plus du potentiel diagnostique
- Limites : méthodes de dosage non standardisées en pratique courante
IL-1β, IL-6, IL-2
- Nature : cytokines pro-inflammatoires
- Données : niveaux élevés rapportés en pulpite irréversible vs pulpe normale [4]
- Limites : augmentations souvent observées aussi en gingivite, parodontite — manque de spécificité bucco-dentaire
RAGE
- Nature : récepteur transmembranaire impliqué dans l’inflammation chronique et le diabète
- Données : augmentation de l’expression du gène et de la protéine RAGE en pulpite irréversible [1]
- Statut : candidat émergent, données encore limitées
4. Quel milieu de prélèvement ?
Le choix du milieu biologique conditionne la spécificité et la faisabilité du test.
| Milieu | Spécificité pulpaire | Faisabilité clinique | Statut |
|---|---|---|---|
| Tissu pulpaire (biopsie) | Excellente | Invasive, après accès | Recherche |
| Sang pulpaire | Bonne | Per-opératoire (après ouverture) | Recherche prometteuse [3] |
| Fluide dentinaire | Bonne | Technique exigeante | Recherche |
| Fluide gingival créviculaire | Modérée (influence parodontale) | Non invasif | Recherche |
| Salive | Faible (dilution, statut buccal global) | Non invasive, simple | Exploratoire |
Le sang pulpaire est aujourd’hui considéré comme un compromis intéressant : il est accessible per-opératoirement après ouverture de la chambre pulpaire, et offre une bonne spécificité pulpaire. C’est le milieu privilégié dans l’étude de précision diagnostique de Nawal et coll. (2024) [3].
5. Implications pour la thérapie pulpaire vitale
Pourquoi tout cela compte cliniquement ? La précision du diagnostic pulpaire détermine directement le choix thérapeutique :
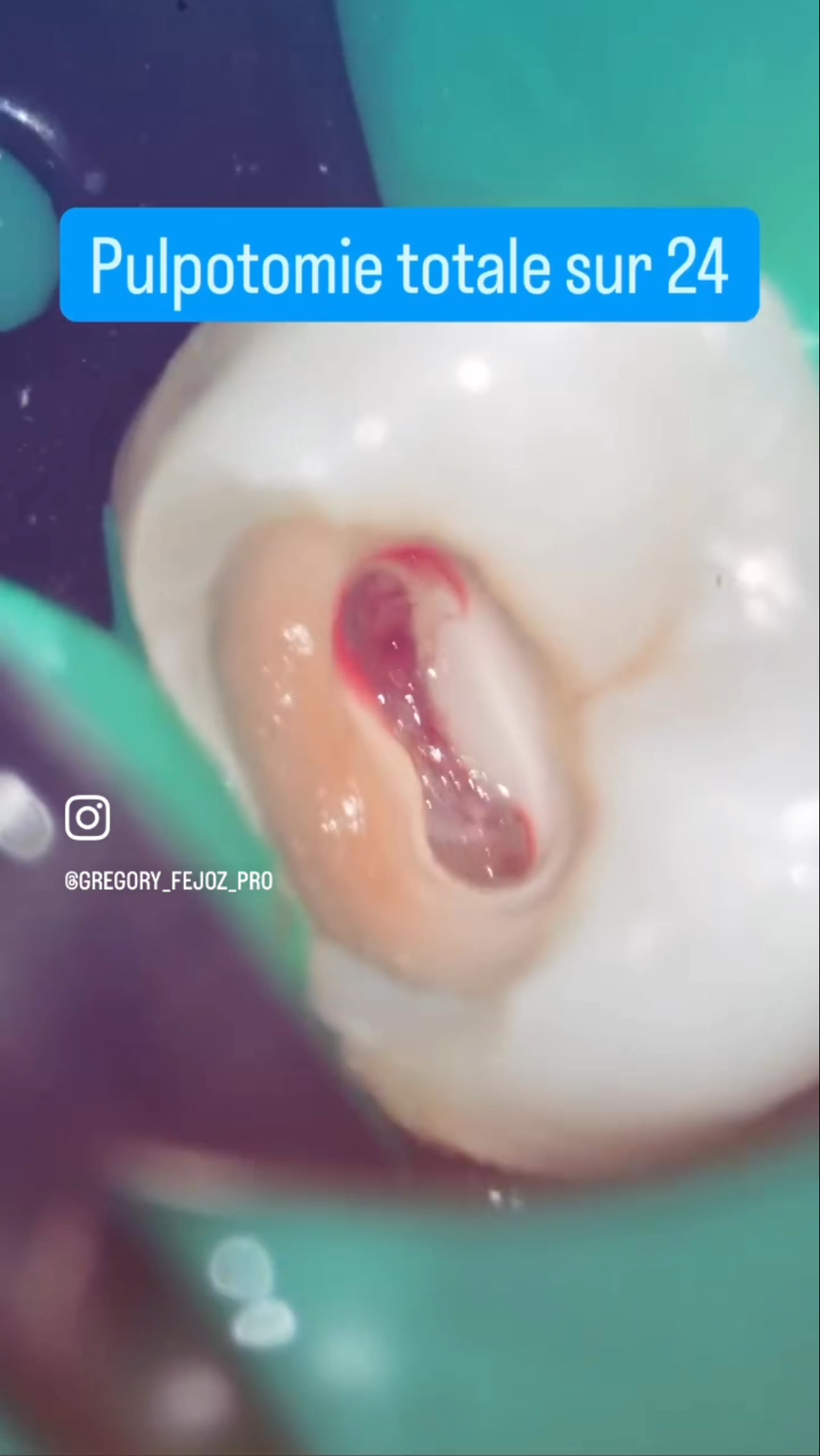
- Pulpe saine ou pulpite réversible → coiffage pulpaire direct ou pulpotomie partielle, pronostic excellent
- Pulpite irréversible sélectionnée (zone grise actuelle) → pulpotomie totale possible, pronostic favorable mais inférieur
- Pulpite irréversible sévère ou nécrose → traitement endodontique conventionnel
Les méta-analyses récentes sur la pulpotomie [6] montrent un succès de ~ 92 % sur pulpe saine ou pulpite réversible, contre ~ 82 % sur pulpite irréversible. La capacité à discriminer ces deux groupes avant l’intervention conditionne donc le succès attendu. Pour un développement complet sur ces données, voir notre article dédié sur le taux de succès de la pulpotomie à 5 ans.
L’intérêt pratique des biomarqueurs serait double :
- Sélection des cas avant intervention : identifier objectivement les pulpes encore préservables, plutôt que de se fier aux seuls tests cliniques subjectifs
- Pronostic post-opératoire : certains biomarqueurs comme MMP-9 sont associés à l’échec du coiffage pulpaire direct, ouvrant la voie à un suivi moléculaire
6. Pourquoi ce n’est pas (encore) en cabinet
Plusieurs obstacles freinent le déploiement clinique des biomarqueurs pulpaires :
Standardisation
- Absence de seuils diagnostiques validés et acceptés internationalement
- Variabilité des méthodes de prélèvement (volume, timing, conservation)
- Variabilité des techniques de dosage et de leurs performances analytiques
Faisabilité technique
- Les techniques actuelles (ELISA, multiplex, qPCR) nécessitent un laboratoire spécialisé
- Pas de dispositif point-of-care commercialement disponible et validé pour les biomarqueurs pulpaires en 2026
- Délai de résultat incompatible avec une décision clinique en temps réel
Coût
- Coût par test élevé en l’état actuel des techniques de laboratoire
- Pas de prise en charge par les systèmes de santé
- Volume nécessaire pour amortir des dispositifs point-of-care non encore atteint
Validation clinique
- Études de précision diagnostique encore peu nombreuses sur de larges cohortes
- Hétérogénéité importante entre études (I² = 99 % dans la méta-analyse de référence [1])
- Aucune recommandation officielle (sociétés savantes, autorités de santé) n’intègre actuellement les biomarqueurs au diagnostic de routine
7. Perspectives à court et moyen terme
2026-2028 : consolidation des données
Les efforts de recherche se concentrent sur :
- L’établissement de seuils diagnostiques validés sur des cohortes larges et multicentriques
- La standardisation des protocoles préanalytiques (timing, milieu, conservation)
- L’évaluation de panels combinant plusieurs biomarqueurs (IL-8 + TNF-α, par exemple) pour gagner en spécificité
- L’intégration de la dimension pronostique (prédiction du succès thérapeutique) en plus du diagnostic
2028 et au-delà : déploiement potentiel point-of-care
L’objectif à plus long terme évoqué par plusieurs équipes [5] est le développement de tests rapides utilisables au fauteuil — sur le modèle des bandelettes utilisées en biologie médicale. La perspective serait :
- Prélèvement per-opératoire de quelques microlitres de sang pulpaire
- Lecture en quelques minutes
- Aide objective à la décision thérapeutique en temps réel
Ce scénario reste prospectif. Aucun dispositif de ce type n’est commercialisé ni validé cliniquement en 2026.
8. Que faire en pratique aujourd’hui ?
En l’absence de biomarqueurs cliniquement disponibles, le diagnostic pulpaire et la décision thérapeutique reposent sur la combinaison rigoureuse des outils existants :
Diagnostic clinique structuré
- Anamnèse précise de la douleur (durée, déclencheurs, persistance, caractère)
- Test au froid avec spray ou Endo-Frost, comparé à la dent controlatérale
- Test électrique en complément
- Percussion et palpation
- Imagerie périapicale, et CBCT dans les cas douteux ou complexes
Évaluation per-opératoire
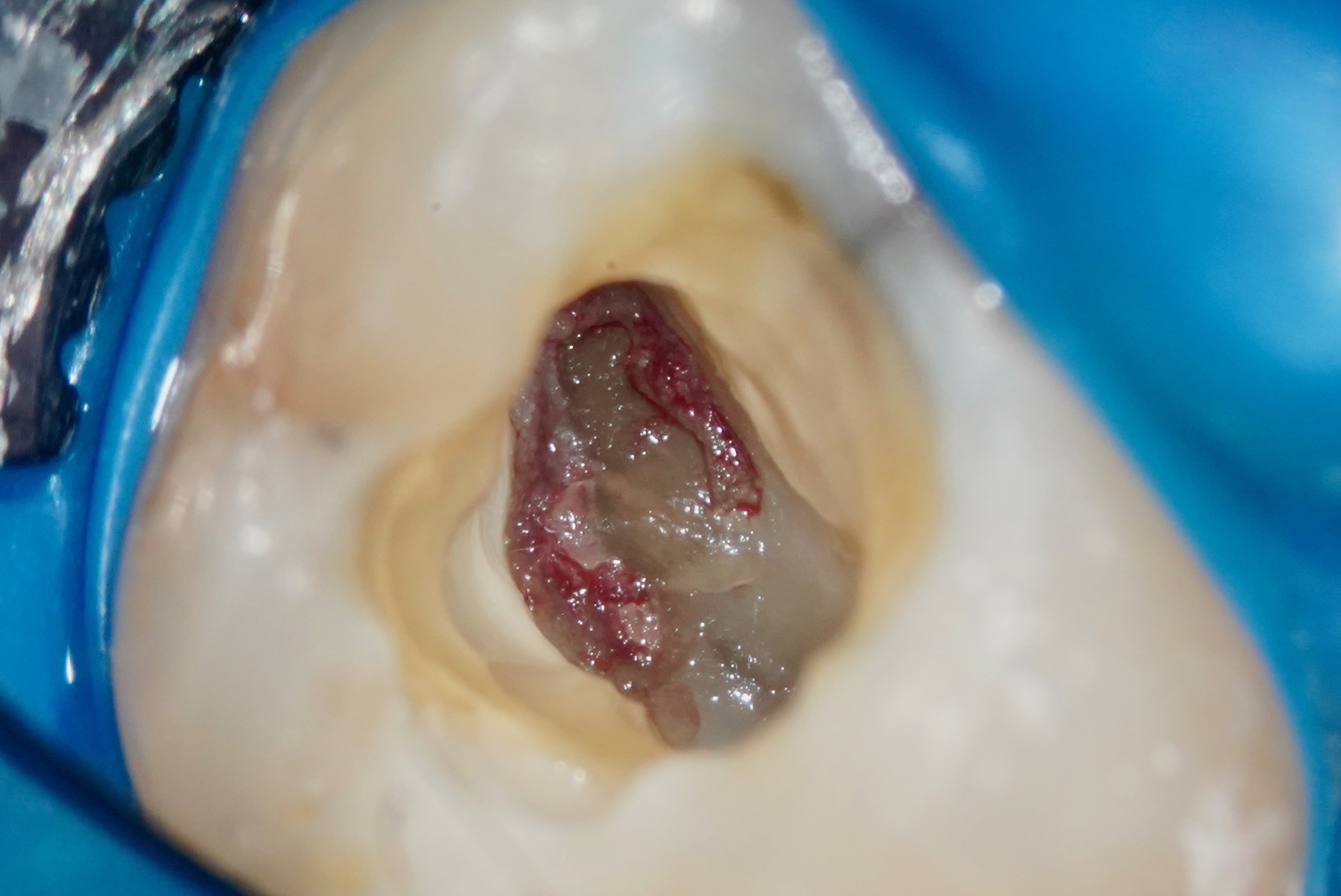
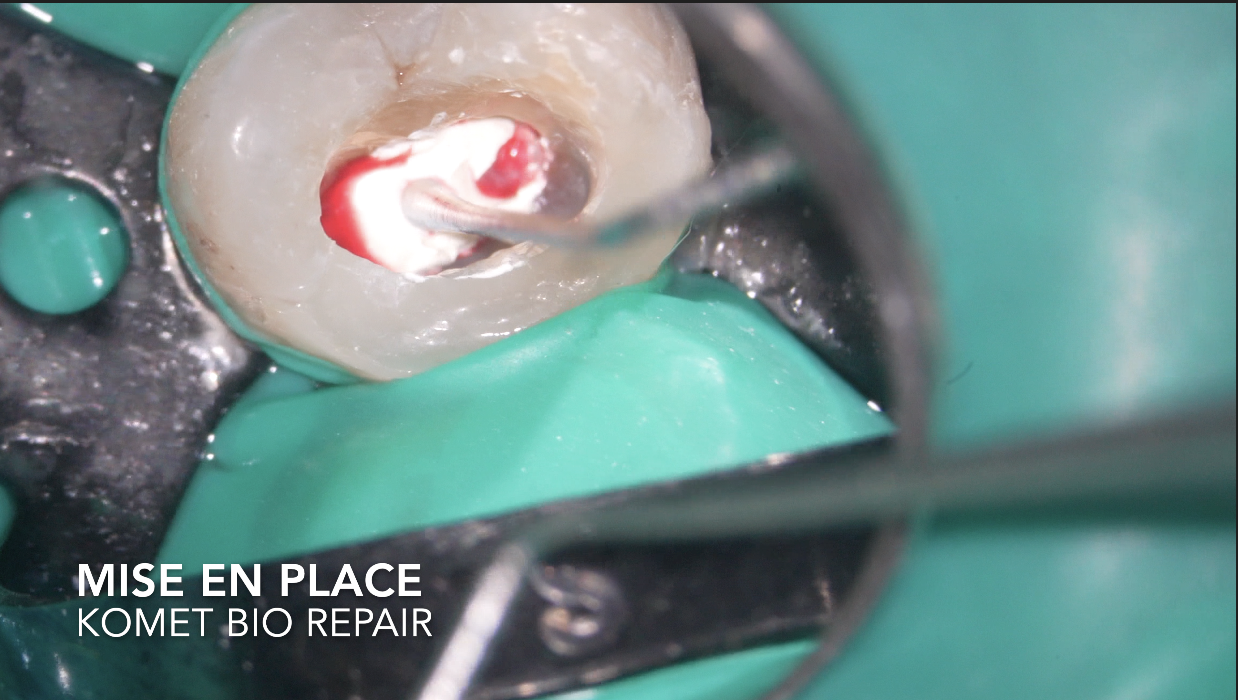
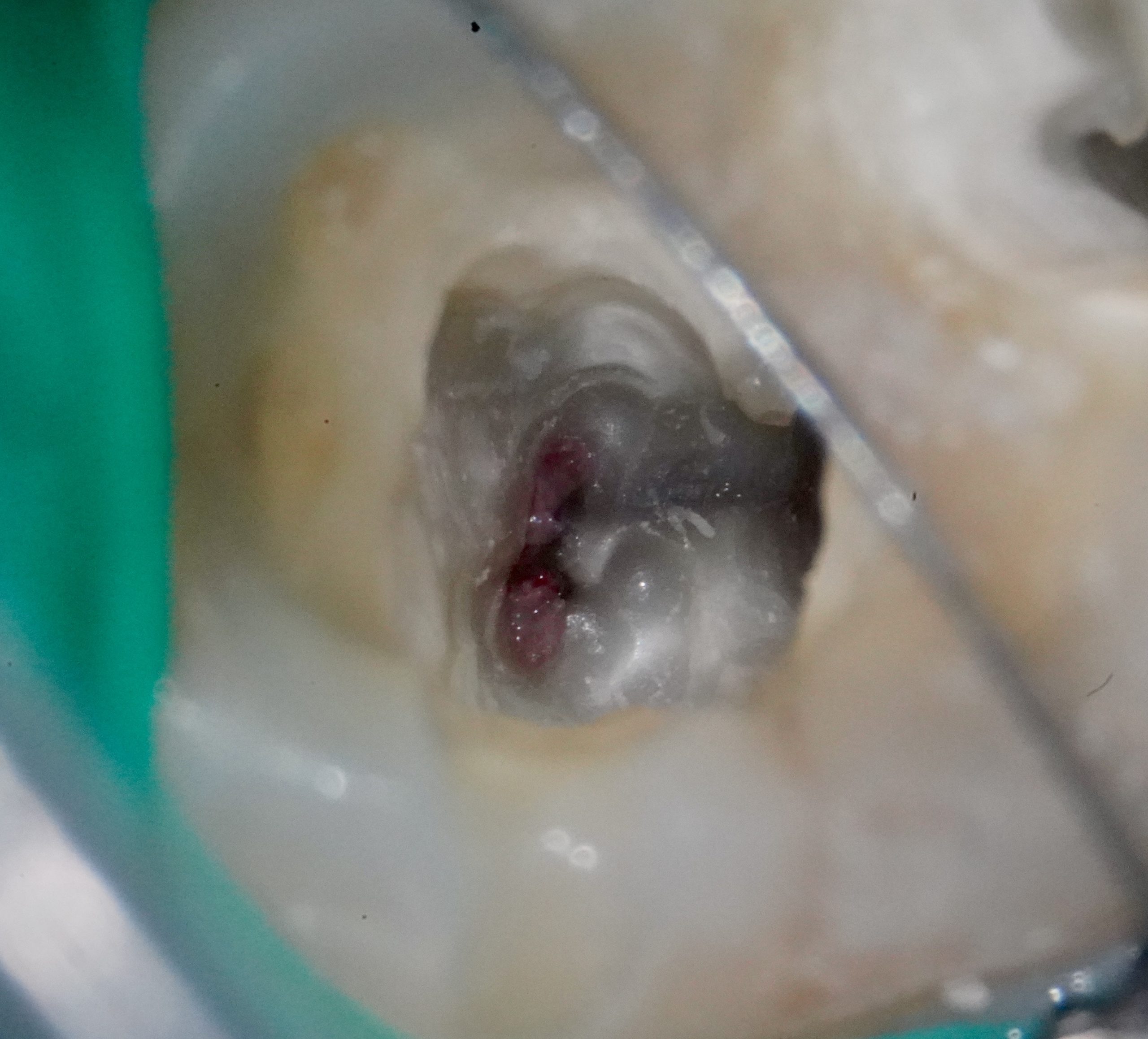
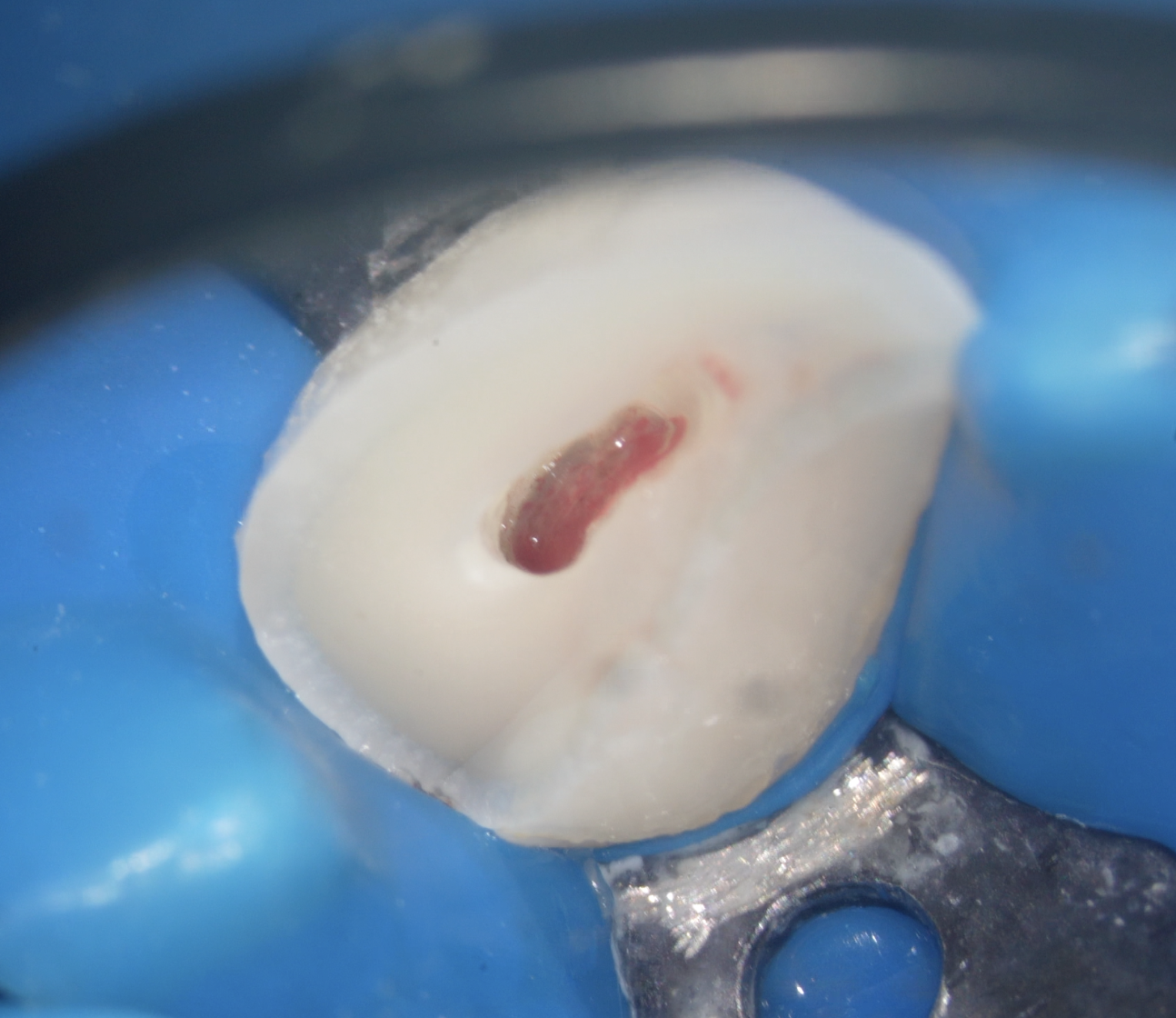
- Aspect macroscopique du tissu pulpaire après amputation
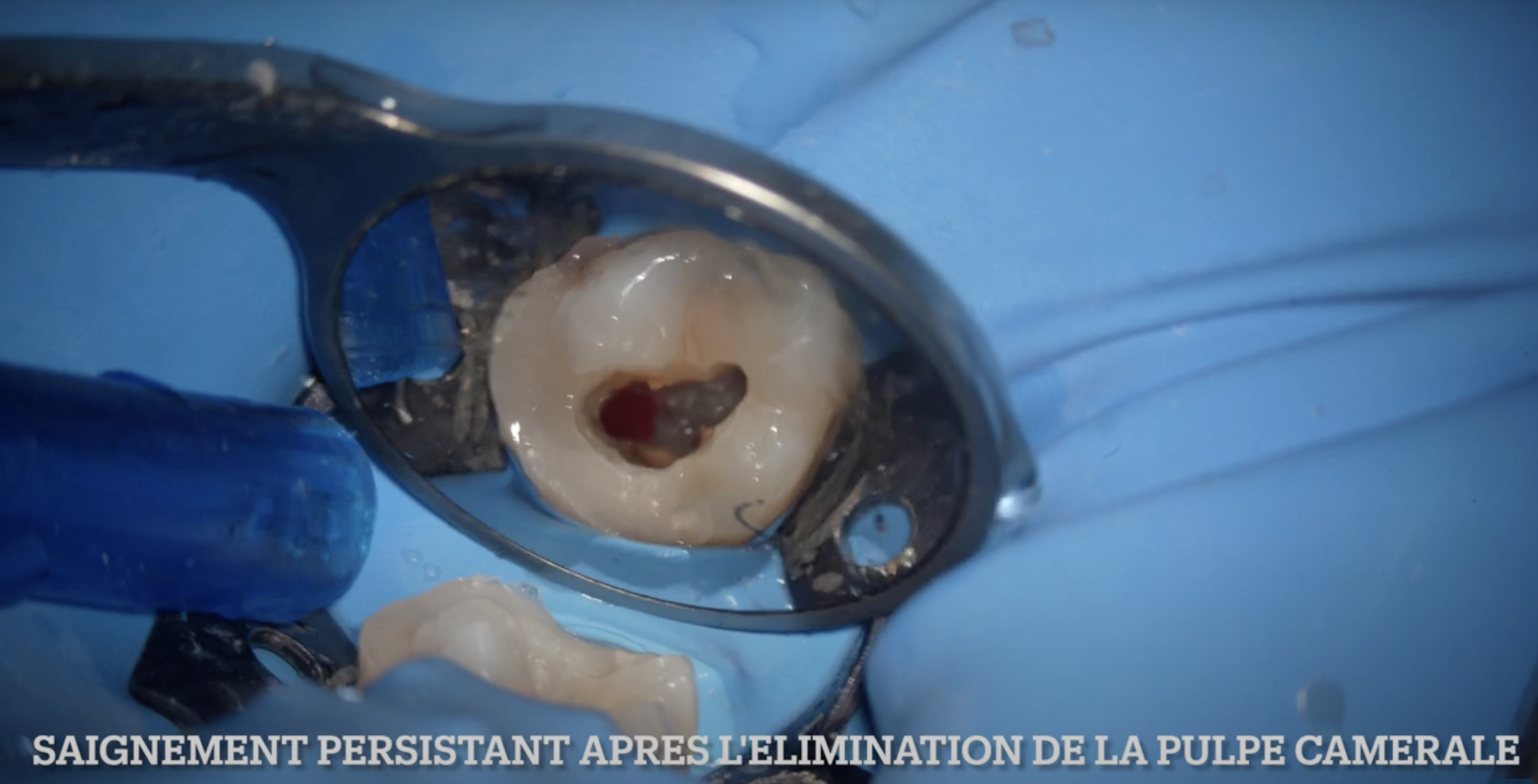
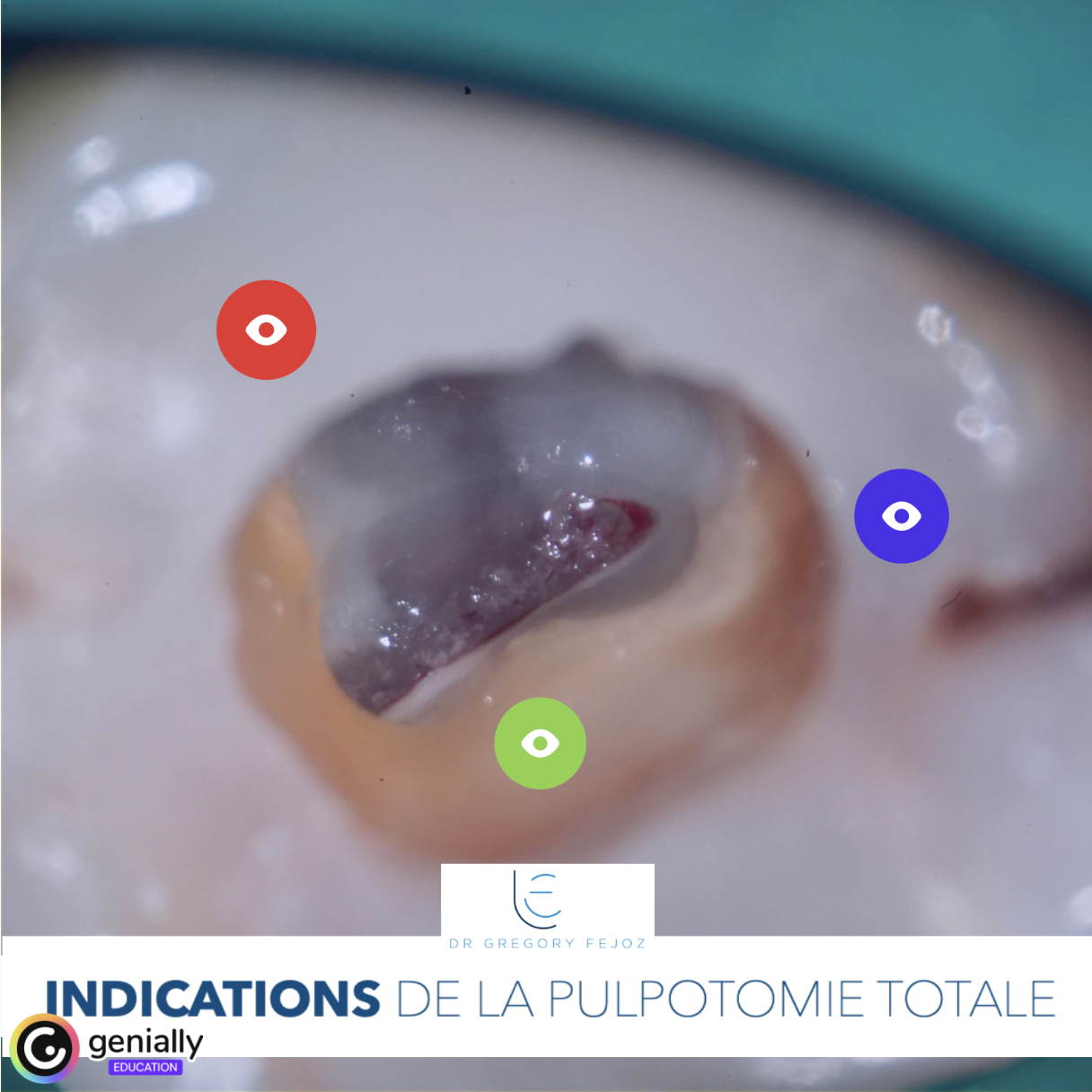
- Qualité et durée du saignement (l’hémostase obtenue en moins de 5-10 minutes par compression douce est un signe favorable)
- Couleur et consistance du tissu : un tissu rouge clair, homogène, qui saigne modérément est un bon signe ; un tissu nécrotique, suintant, ou dont l’hémostase est impossible signe une inflammation profonde
Décision thérapeutique adaptée
Les biomarqueurs ne remplacent pas — et ne remplaceront pas avant longtemps — la rigueur du diagnostic clinique et per-opératoire. Pour le cadre décisionnel complet entre coiffage pulpaire direct, pulpotomie et endodontie, voir notre article sur les taux de succès comparés et l’avis HAS de décembre 2025 sur la pulpotomie.
9. FAQ
Non, pas en pratique courante. Aucun test biomarqueur pulpaire n’est validé pour un usage clinique de routine. Les laboratoires de biologie médicale ne proposent pas de dosage d’IL-8 ou de TNF-α dans le sang pulpaire ou le fluide dentinaire en routine. La recherche est active mais le déploiement clinique reste prospectif.
L’IL-8 (CXCL8) ressort comme l’un des plus discriminants pour distinguer pulpite irréversible et pulpe saine, dans le tissu pulpaire et le sang pulpaire [1,3,4]. La MMP-9 est intéressante pour son potentiel pronostique (associée à l’échec du coiffage pulpaire direct). Aucun seul biomarqueur n’est suffisant : les panels combinant plusieurs marqueurs ont probablement plus d’avenir.
La salive a l’avantage d’être facile à prélever, mais elle reflète l’état inflammatoire bucco-dentaire global plutôt qu’un état pulpaire spécifique. Les concentrations sont fortement diluées et la spécificité pulpaire est limitée. La salive reste un milieu exploratoire pour le diagnostic pulpaire en 2026, sans application clinique validée.
À prendre avec recul. Des seuils précis en pg/mL circulent largement (« IL-6 > 20 pg/mL = pulpite probable », etc.), mais aucun seuil clinique n’est aujourd’hui validé internationalement. Les valeurs publiées varient considérablement entre études selon la méthode et la population. Toute affirmation d’un seuil précis sans référence directe à une étude validée doit être considérée comme indicative au mieux.
Pas à court terme. À plus long terme, la perspective est davantage celle de la complémentarité que du remplacement. Les tests cliniques restent gratuits, immédiats et bien connus des praticiens. Les biomarqueurs apporteraient une couche d’information supplémentaire, en particulier dans les zones grises diagnostiques entre pulpite réversible et irréversible — pas un remplacement complet.
L’âge influence à la fois la réponse pulpaire et la fiabilité des tests cliniques. Les patients de plus de 53 ans présentent une incidence accrue de pulpite « silencieuse » sans douleur prolongée [4], ce qui pourrait justifier un intérêt particulier des biomarqueurs dans cette population. Pour un développement sur l’âge en thérapie pulpaire vitale, voir notre article sur l’âge et le succès du coiffage pulpaire direct.
Synthèse
Les biomarqueurs de l’inflammation pulpaire représentent un domaine de recherche actif et porteur, mais qui n’a pas encore atteint la maturité clinique. Les méta-analyses récentes [1,2] et les études de précision diagnostique de 2024-2025 [3] convergent sur quelques candidats robustes — IL-8, TNF-α, MMP-9, RAGE — dont l’élévation dans le tissu pulpaire est associée au diagnostic de pulpite irréversible symptomatique.
Toutefois, plusieurs obstacles restent à lever avant un déploiement clinique : standardisation des seuils, validation sur cohortes larges, faisabilité technique au fauteuil, coût accessible. En 2026, le diagnostic pulpaire reste fondé sur la combinaison rigoureuse des tests cliniques, de l’imagerie et de l’évaluation per-opératoire. Les biomarqueurs viendront probablement compléter — non remplacer — cet arsenal dans les années à venir.
Pour le praticien, l’attitude pragmatique consiste à : maîtriser parfaitement les outils diagnostiques actuels, suivre l’évolution de la littérature sur les biomarqueurs sans surinterpréter les chiffres précis circulant en ligne, et considérer la décision thérapeutique comme un acte raisonné fondé sur un faisceau d’éléments — pas sur un test unique, biomarqueur ou non.
Sources et bibliographie
- Nair S, Sangamithra V, Verma S, et al. Biomarkers of Reversible and Irreversible Pulpitis: Systematic Review and Meta-Analysis. J Pharm Bioallied Sci. 2025. PMC12156556
- Rechenberg DK, Galicia JC, Peters OA. Biological Markers for Pulpal Inflammation: A Systematic Review. PLoS One. 2016;11(11):e0167289. doi:10.1371/journal.pone.0167289
- Nawal RR, Yadav S, Talwar S, et al. Discriminatory performance of the pulpal inflammatory biomarkers; Interleukin-8 and TNF-α in patients with symptoms indicative of reversible and irreversible pulpitis: A diagnostic accuracy study. Int Endod J. 2024. doi:10.1111/iej.14078
- Zanini M, Meyer E, Simon S. A Mini Review: The Potential Biomarkers for Non-invasive Diagnosis of Pulpal Inflammation. Front Dent Med. 2021. Frontiers
- Ballal NV, Duncan HF, Wiedemeier DB, et al. MMP-9 Levels and NaOCl Lavage in Randomized Trial on Direct Pulp Capping. J Dent Res. 2022;101(4):414-419.
- Li W, Yang B, Shi J. Efficacy of pulpotomy for permanent teeth with carious pulp exposure: A systematic review and meta-analysis of randomized controlled trials. PLoS One. 2024;19(7):e0305218. doi:10.1371/journal.pone.0305218
- Duncan HF. Present status and future directions — Vital pulp treatment and pulp preservation strategies. Int Endod J. 2022;55(Suppl 3):497-511.
- Yamada R, Iwata T, Suzuki E, et al. Characteristics of inflammatory mediators in dental pulp inflammation and the potential for their control. Front Dent Med. 2024. Frontiers
- American Association of Endodontists. Cytokines as Diagnostic Biomarkers for Pulpitis: Exploring Their Role in Vital Pulp Therapy. 2024. aae.org