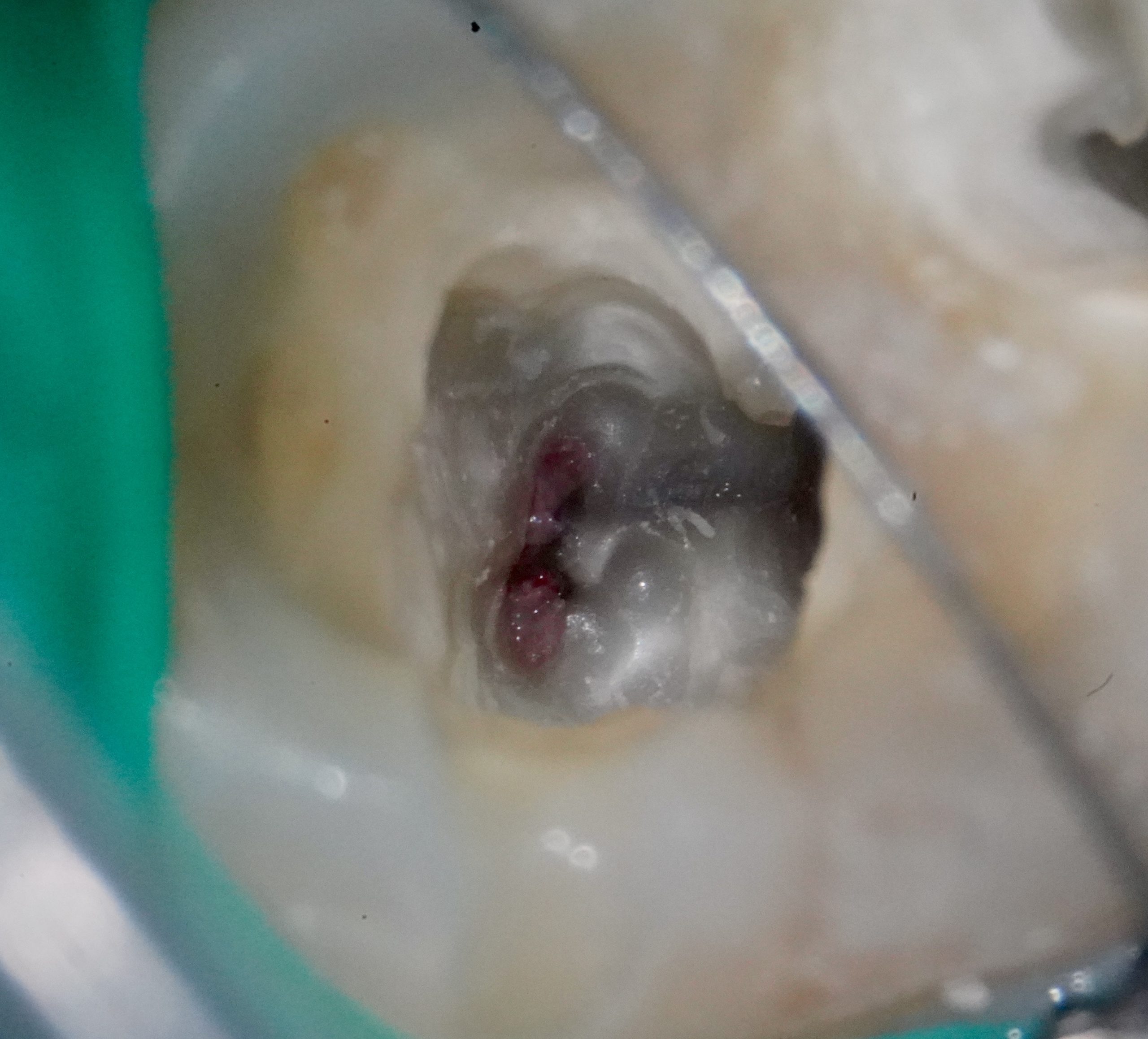
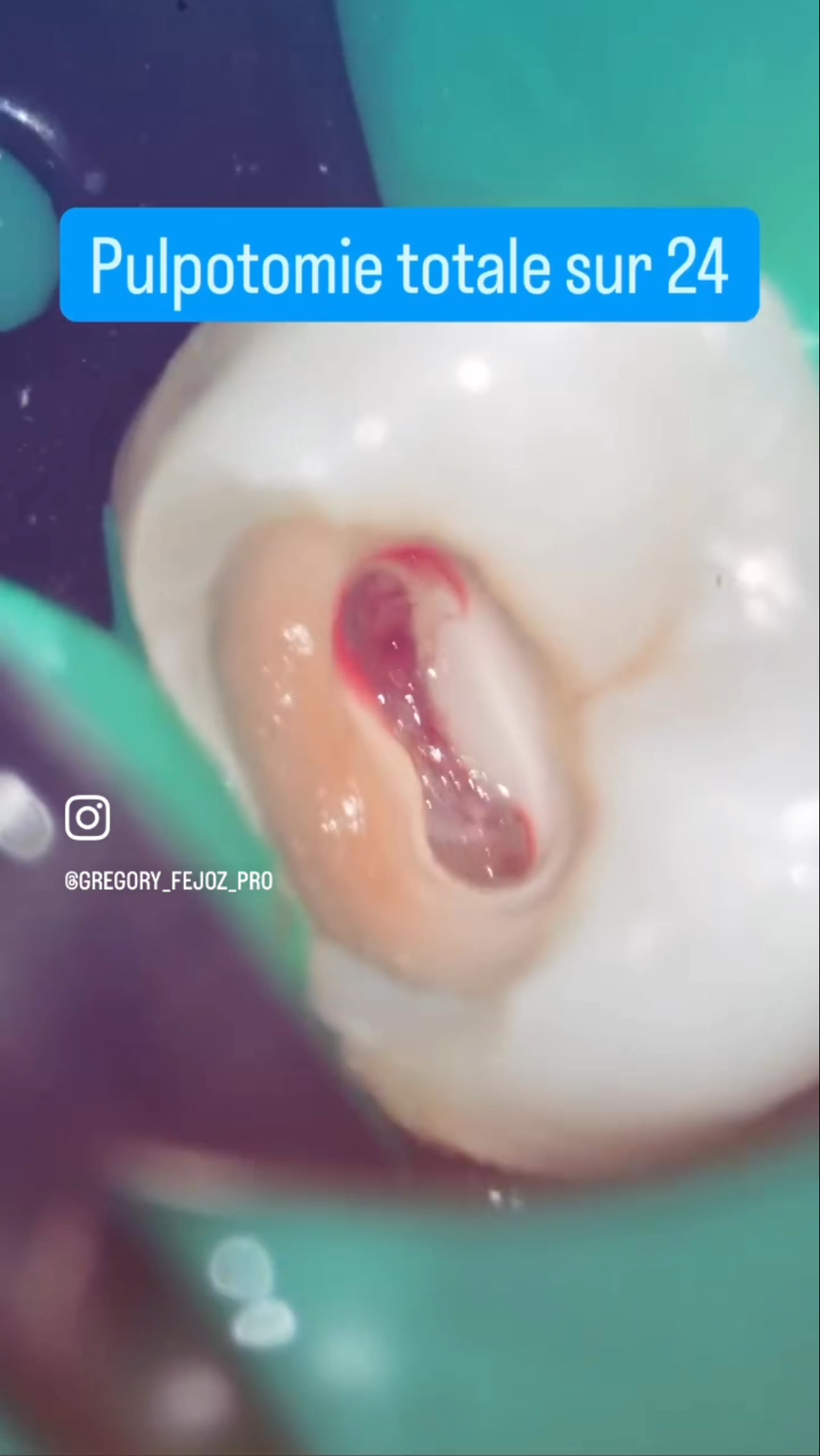
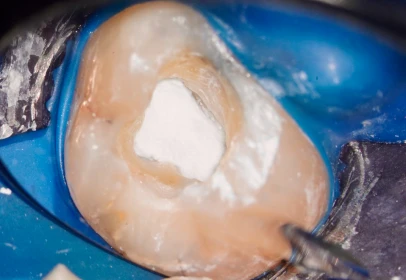
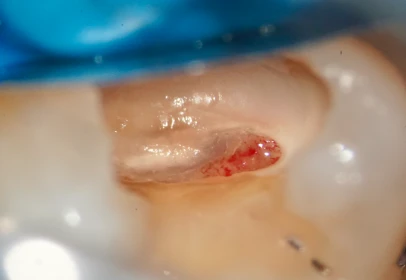
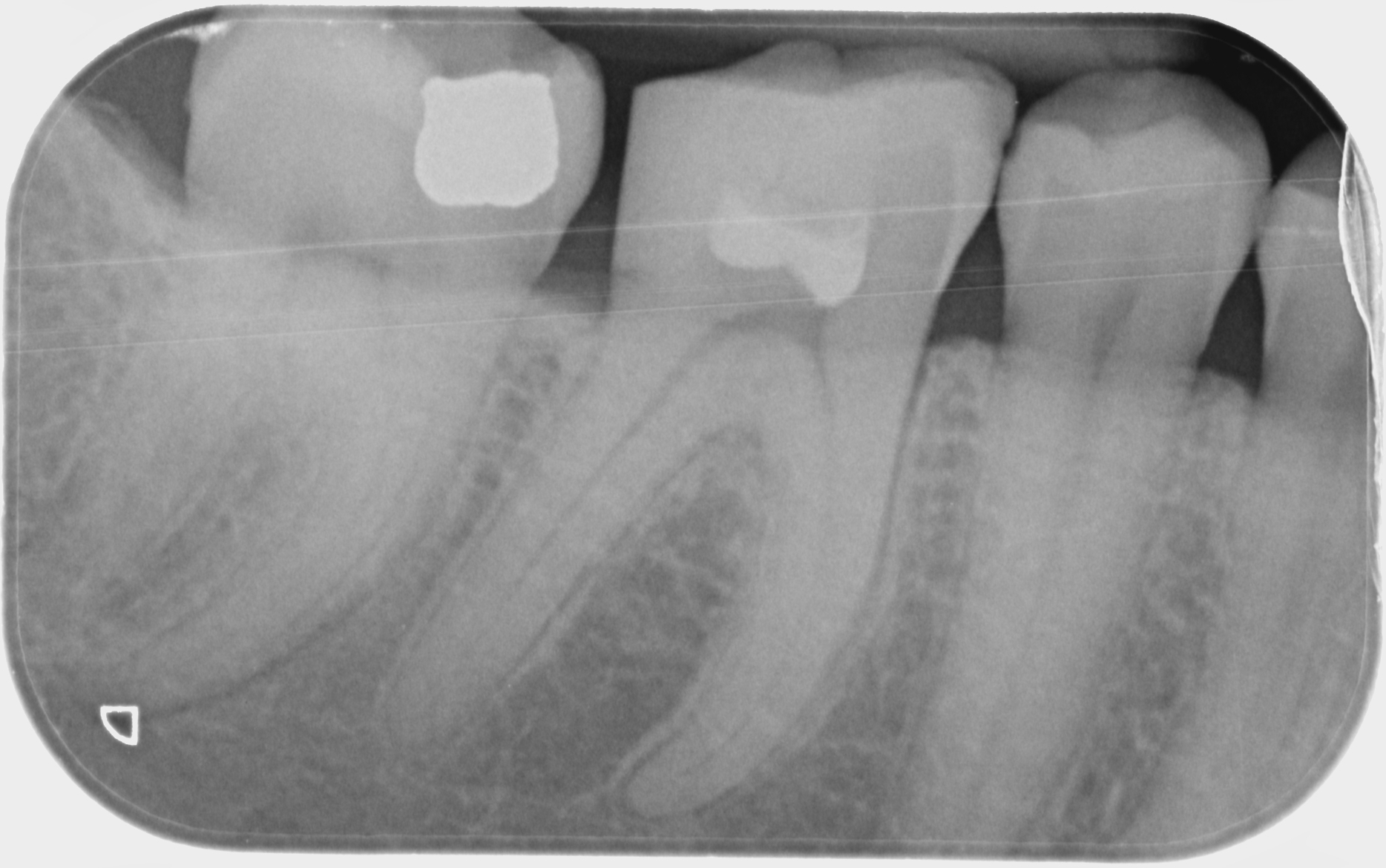
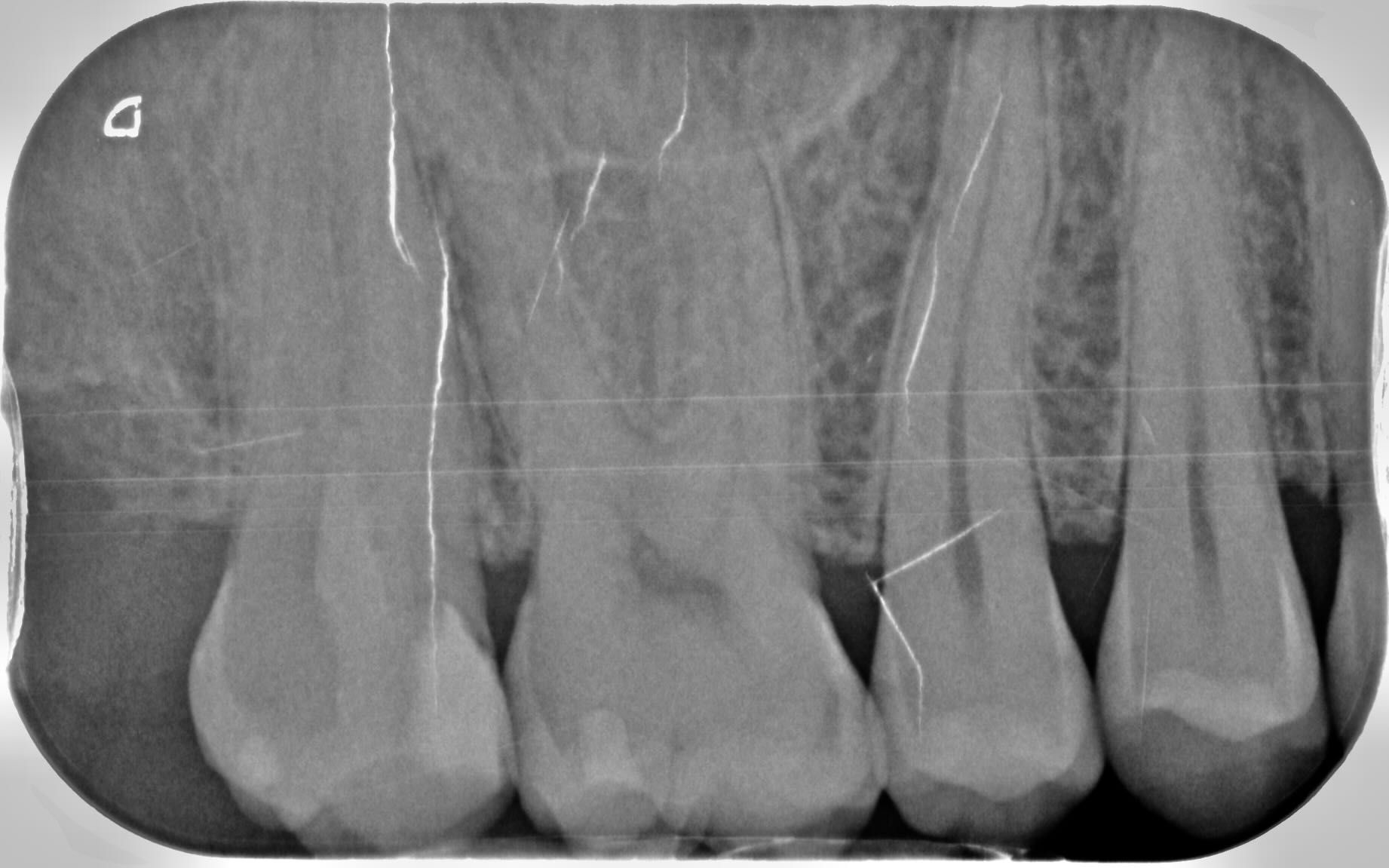
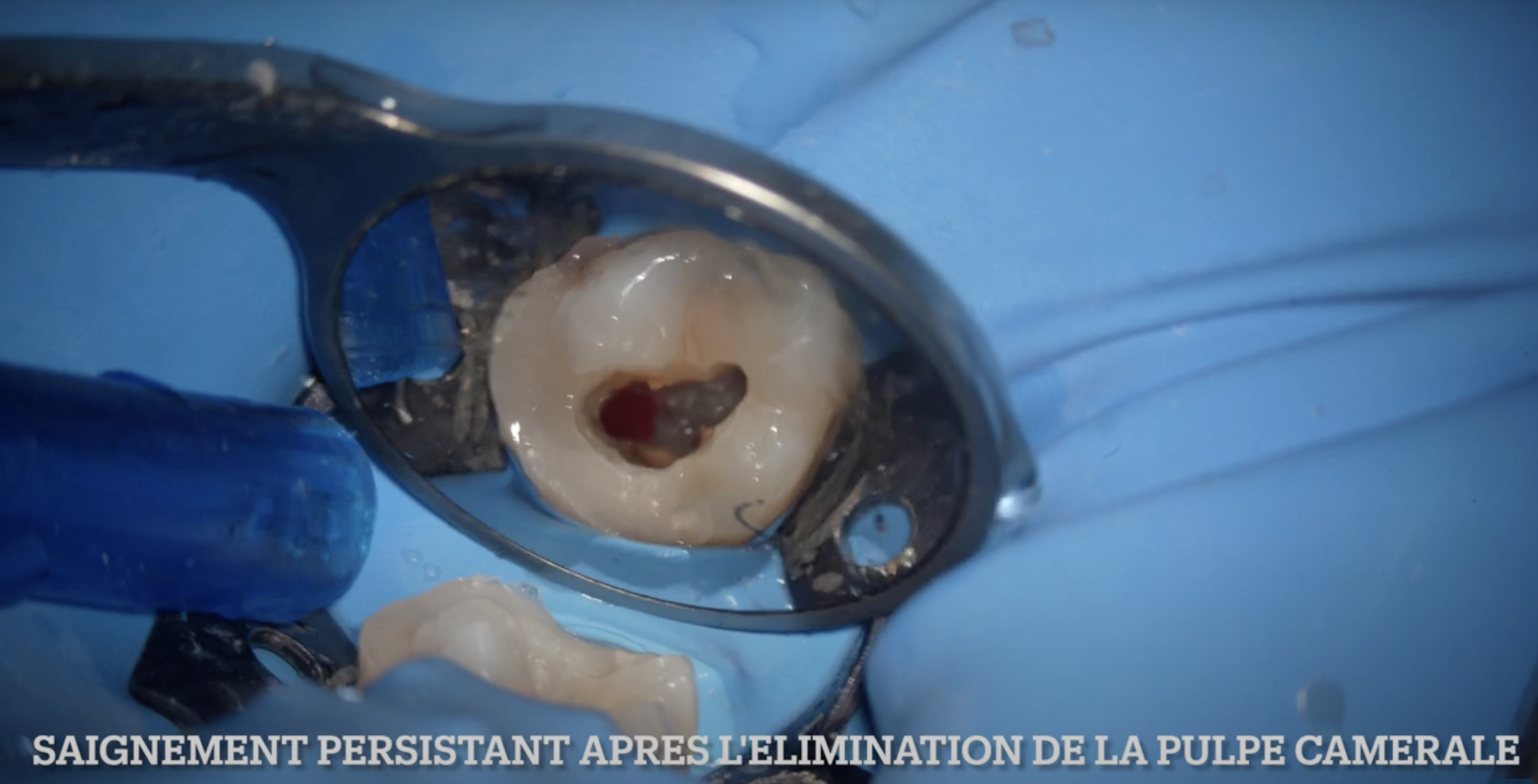
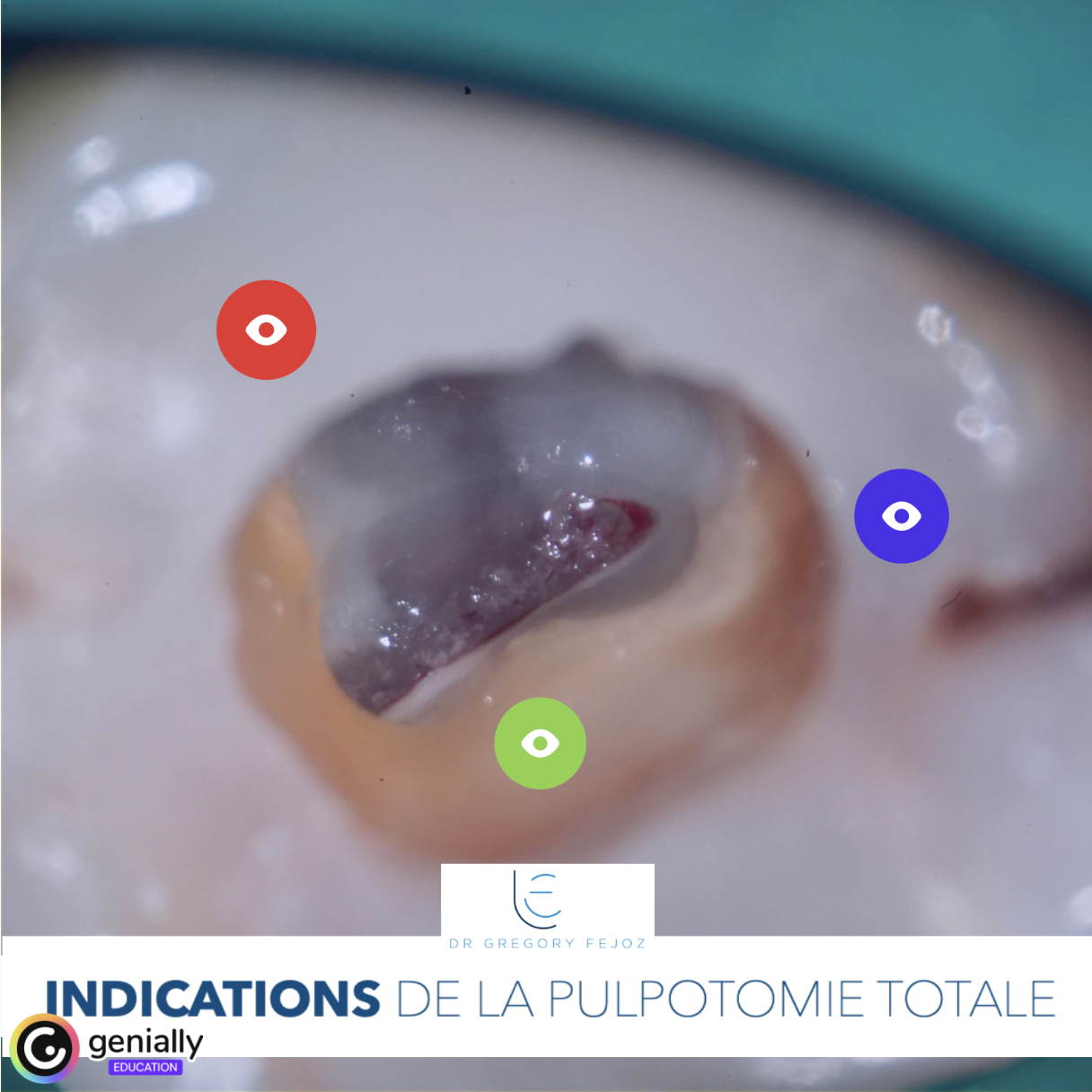
Focus pour cette semaine de reprise sur une étude clinique récente d’Abdelaziz et al. (J Endod 2025), et la notion de biomarqueurs de l’inflammation pulpaire.
🔬 Des messagers au cœur de la pulpe : TNF-α et MMP-9
Deux biomarqueurs retiennent particulièrement l’attention des chercheurs :
- TNF-α (Tumor Necrosis Factor-alpha) : une cytokine pro-inflammatoire produite par les cellules immunitaires de la pulpe. Plus son taux est élevé, plus l’inflammation est sévère.
- MMP-9 (Matrix Metalloproteinase-9) : une enzyme qui fragilise la matrice extracellulaire et reflète l’agressivité de la destruction tissulaire.
👉 Dans une étude clinique récente sur la pulpotomie, les auteurs ont retrouvé des taux nettement plus élevés de TNF-α et MMP-9 dans les cas qui ont échoué, comparés à ceux qui ont guéri. En chiffres :
- TNF-α ≈ 173 ng/mL dans les succès contre 302 ng/mL dans les échecs
- MMP-9 ≈ 33 ng/mL dans les succès contre 99 ng/mL dans les échecs
Ces résultats confirment que le sang pulpaire raconte une histoire invisible aux seuls yeux du clinicien.
📈 La courbe ROC : transformer des chiffres en outil prédictif
Mais comment savoir si une valeur mesurée est « trop élevée » ? C’est là qu’intervient la courbe ROC (Receiver Operating Characteristic).
- Sur l’axe vertical : la sensibilité (la capacité à détecter les vrais cas d’échec).
- Sur l’axe horizontal : 1 – spécificité (les faux positifs).
Plus la courbe s’éloigne de la diagonale, plus le biomarqueur est fiable. L’AUC (Area Under the Curve) quantifie cette performance :
- 0,5 = inutile (comme tirer à pile ou face)
- 1 = parfait (aucune erreur de prédiction)
Dans l’étude, les courbes ROC de TNF-α et MMP-9 ont donné une AUC de 1, autrement dit : une capacité parfaite à discriminer succès et échec.
🎯 La notion de cut-off : fixer le bon seuil
Un test n’a de valeur que si l’on définit un seuil décisionnel (cut-off).
Dans cette étude :
- 188,5 ng/mL pour le TNF-α
- 41,2 ng/mL pour le MMP-9
Au-dessus de ces seuils → risque accru d’échec. En dessous → forte probabilité de succès.
Résultats :
- Sensibilité = 100 % : tous les échecs ont été détectés.
- Spécificité = 30–35 % : certains cas pourtant réussis étaient faussement classés « à risque ».
En clair : ces biomarqueurs sont excellents pour ne rater aucun échec, mais encore imparfaits pour prédire un succès avec certitude.
🚀 Et demain, au fauteuil ?
On peut imaginer, dans un futur proche, un test chairside rapide, basé sur une goutte de sang pulpaire, qui donnerait immédiatement le taux de TNF-α et MMP-9. Un peu comme les tests salivaires utilisés en parodontologie.
Cela permettrait au praticien de décider en temps réel :
- si la pulpe a un potentiel de guérison (pulpotomie)
- ou si l’inflammation est trop avancée (traitement radiculaire).
✅ En résumé
- L’inflammation pulpaire n’est pas qu’un diagnostic clinique : elle a une signature biologique.
- TNF-α et MMP-9 sont des marqueurs fiables de la sévérité de l’inflammation.
- Les courbes ROC montrent leur fort potentiel diagnostique.
- Les cut-off fixent les seuils de décision clinique, mais restent à affiner pour éviter les faux positifs.
✨ Ce pas vers une endodontie personnalisée annonce un futur où nos décisions ne se baseront plus seulement sur l’observation clinique par le praticien, mais sur des données biologiques objectives. Cela devrait diminuer les cas d’échecs immédiats.
Bonne rentrée à tous
Source : Abdelaziz MS, Abdelsalam N, Fayyad DM. Assessment of the Number of Missing Tooth Surfaces and the Molecular Findings on the Outcomes of Vital Pulp Therapy Using 2 Calcium Silicate Materials: A Randomized Clinical Study. J Endod. 2025;51(6):658-665