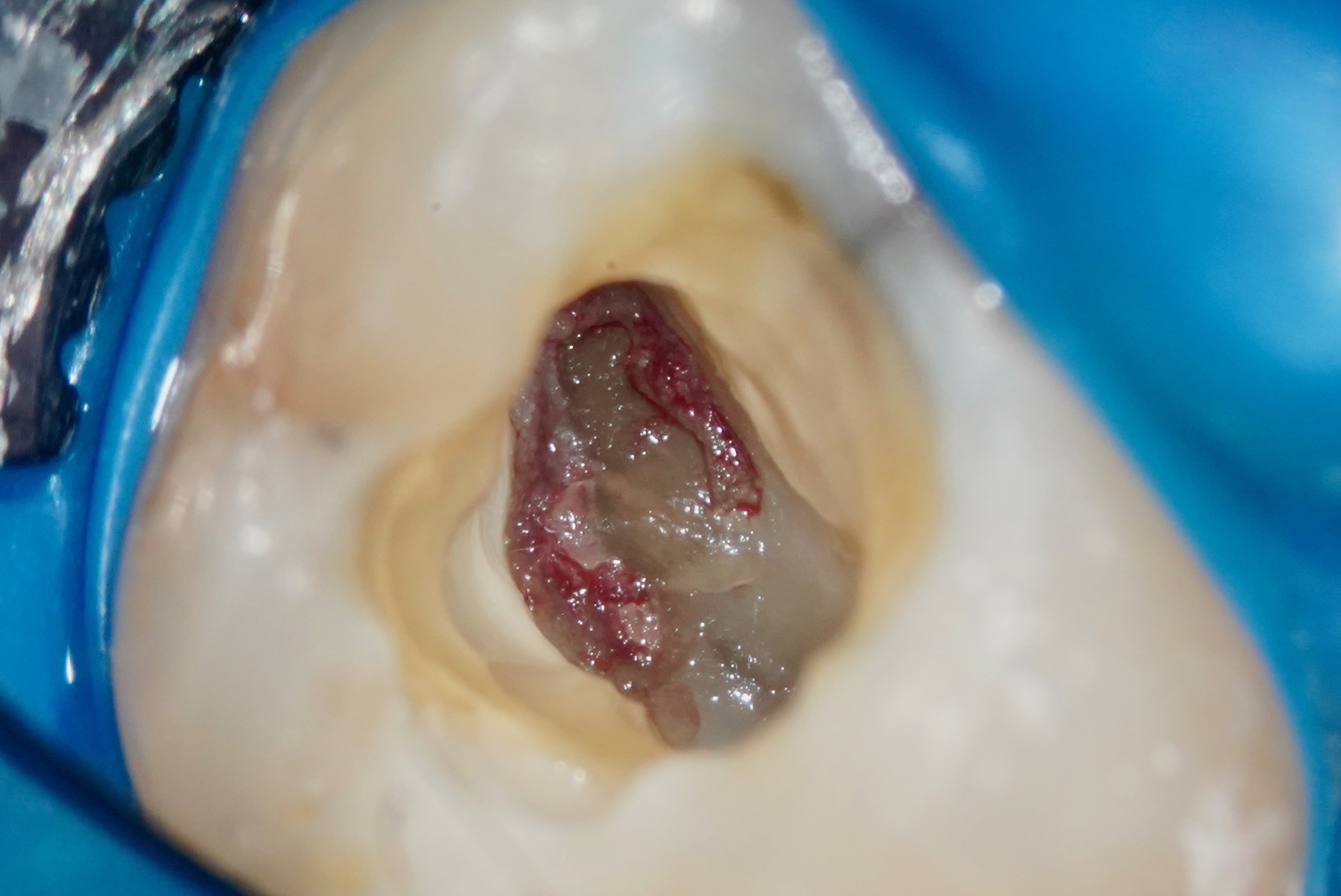
Âge et succès du coiffage pulpaire direct : ce que disent les données scientifiques
L’essentiel
L’âge du patient influence le pronostic du coiffage pulpaire direct (CPD), mais l’effet est plus modéré et moins linéaire que ne le laisse parfois entendre la pratique clinique. La méta-analyse de référence sur l’ensemble des âges chiffre le succès global du CPD à 83 % sur des durées de suivi de 6 mois à 10 ans [1]. Une étude clinique sur Biodentine montre une différence statistiquement significative à 1-1,5 an entre patients de moins de 40 ans (91 %) et patients de 40 ans et plus (74 %), avec l’âge identifié comme le seul facteur pronostique parmi ceux étudiés [2]. Le seuil pratique de 40 ans est donc soutenu par les données, mais d’autres déterminants — choix du biomatériau, asepsie sous digue, contrôle hémostatique, qualité du scellage coronaire — pèsent autant ou davantage que l’âge dans le pronostic réel.
1. Pourquoi l’âge influence-t-il la cicatrisation pulpaire ?
Le déclin de la capacité régénératrice pulpaire avec l’âge n’est pas une intuition clinique : il est documenté à plusieurs niveaux biologiques.
Déclin des cellules souches pulpaires
Les cellules souches mésenchymateuses de la pulpe dentaire (DPSC) sont les protagonistes de la formation de dentine réparatrice après exposition. Plusieurs études ont mis en évidence une diminution de leur capacité de prolifération et de différenciation avec l’âge du donneur [3,4]. Les marqueurs de sénescence cellulaire (p21, p53, β-galactosidase associée à la sénescence) augmentent avec l’âge, tandis que les capacités d’ostéogenèse et d’odontogenèse diminuent [4].
Cette donnée biologique fournit un mécanisme plausible aux observations cliniques : ce ne sont pas seulement les odontoblastes existants qui répondent au coiffage, mais aussi un pool de cellules souches dont la richesse et la fonctionnalité diminuent au fil des décennies.
Modifications structurelles du complexe dentino-pulpaire
- Réduction de la chambre pulpaire avec dépôt continu de dentine secondaire
- Sclérose tubulaire dentinaire progressive qui modifie les propriétés de diffusion
- Diminution de la cellularité pulpaire et augmentation relative du contenu fibreux
- Réduction de la vascularisation pulpaire et de la capacité d’angiogenèse
Comorbidités et facteurs systémiques
L’âge est aussi un proxy pour des comorbidités plus fréquentes : diabète, athérosclérose, immunosénescence, polymédication. Plusieurs de ces facteurs altèrent la cicatrisation pulpaire indépendamment de l’âge biologique strict, ce qui complique l’attribution causale.
2. Données cliniques : ce que montrent les études
Le repère global : succès du CPD tous âges confondus
La méta-analyse la plus récente et la plus robuste sur les facteurs pronostiques du CPD chez les dents permanentes [1] inclut 26 études dans la méta-analyse, sur un suivi de 6 mois à 10 ans :
- Taux de succès global : 83 % (IC 95 % : 79-87 %)
- Variabilité importante (I² = 87,9 %), traduisant l’influence de multiples facteurs
- Facteur pronostique le plus significatif : l’isolation par digue tout au long de la procédure (RR = 1,44)
Une autre méta-analyse de 2024 portant spécifiquement sur les biomatériaux bioactifs retrouve un succès de 80 % à 100 % à 3 ans avec MTA et Biodentine [5].
L’impact spécifique de l’âge : étude clinique de référence
L’étude de Çelik et coll. (2018) [2] — souvent citée comme référence sur l’âge — a suivi 86 dents traitées par CPD à la Biodentine, sur une période de 1 à 1,5 an :
- Succès global : 82,6 %
- Patients < 40 ans : 90,9 % de succès
- Patients ≥ 40 ans : 73,8 % de succès
- Différence statistiquement significative (p = 0,048)
- Aucun autre facteur étudié (sexe, type de carie, position dentaire, délai de restauration définitive) n’a montré d’influence significative
Cette étude est l’origine du seuil pratique des 40 ans souvent évoqué. Il faut toutefois noter ses limites : effectif modéré, suivi court (1-1,5 an), un seul biomatériau testé, étude monocentrique. Les résultats sont cohérents avec d’autres études mais ne sauraient à eux seuls justifier des décisions cliniques rigides.
L’âge dans les pulpites irréversibles
Pour les CPD réalisés sur dents diagnostiquées en pulpite irréversible, une méta-analyse [6] retrouve un succès global de 95,3 % sur les études disponibles, avec des taux supérieurs à 80 % pour tous les biomatériaux testés. Les effectifs restent toutefois modestes (62 dents au total dans la méta-analyse), et l’effet de l’âge n’a pas été spécifiquement étudié dans ce contexte.
Synthèse des chiffres par tranche d’âge
| Tranche d’âge | Succès CPD attendu | Niveau de preuve |
|---|---|---|
| Adolescents et jeunes adultes (< 25 ans) | ~ 90 % et plus | Bon (études dent jeune) |
| Adultes jeunes (25-40 ans) | ~ 85-90 % | Bon |
| Adultes (40-60 ans) | ~ 75 % | Modéré |
| Seniors (> 60 ans) | Données limitées, probablement < 70 % | Faible |
Ces ordres de grandeur sont compatibles avec les méta-analyses [1,2,5]. Les valeurs précises affichées dans certains supports pédagogiques (ex. taux par décennie au pourcentage près) sont en pratique des extrapolations qui dépassent ce que la littérature autorise.
3. Hiérarchie des facteurs pronostiques : où se situe l’âge ?
Une question utile : à quel point l’âge pèse-t-il par rapport aux autres déterminants ?
| Facteur | Impact sur le pronostic | Niveau de contrôle |
|---|---|---|
| Diagnostic pulpaire pré-opératoire (réversible vs irréversible) | Majeur | Diagnostic |
| Asepsie : isolation par digue | Majeur (RR = 1,44) [1] | Praticien |
| Choix du biomatériau (CHSC vs Ca(OH)₂) | Majeur (OR ~ 2,4) [7] | Praticien |
| Étanchéité de la restauration coronaire | Majeur | Praticien |
| Contrôle hémostatique (saignement < 10 min) | Modéré à majeur | Praticien |
| Âge du patient | Modéré | Non modifiable |
| Diabète déséquilibré, tabagisme | Modéré | Partiellement modifiable |
| Taille de l’exposition pulpaire | Modéré | Partiellement |
Le constat est important : l’âge est un facteur pronostique réel, mais les facteurs sous le contrôle direct du praticien (asepsie, biomatériau, scellage) ont un poids au moins équivalent. Un CPD bien conduit chez un patient de 50 ans peut donner un meilleur pronostic qu’un CPD réalisé sans digue avec un matériau inadapté chez un patient de 25 ans.
4. Recommandations cliniques par tranche d’âge
Adolescents et jeunes adultes (< 25 ans)
- CPD = première option en cas de pulpe saine ou pulpite réversible avec exposition mineure
- Biomatériau : MTA ou Biodentine. L’hydroxyde de calcium reste utilisable mais inférieur sur les méta-analyses [7]
- Suivi clinique et radiographique structuré : 3, 6, 12 mois puis annuel
- Pronostic excellent attendu
Adultes 25-40 ans
- CPD reste indiqué sur les bonnes indications (pulpite réversible, exposition limitée, hémostase obtenue)
- MTA ou Biodentine recommandés
- Pulpotomie à envisager si exposition large ou si l’hémostase n’est pas obtenue rapidement
- Discussion avec le patient sur les alternatives (pulpotomie, endodontie) en cas de signal clinique défavorable
Adultes 40-60 ans
- CPD possible mais sélection plus rigoureuse des cas
- Privilégier une indication idéale : pulpe saine ou pulpite réversible documentée, exposition franchement limitée, asepsie irréprochable, hémostase obtenue en quelques minutes
- Biomatériau bioactif obligatoire (MTA ou Biodentine)
- Discuter explicitement la pulpotomie comme alternative — surtout si l’inflammation pulpaire pré-opératoire dépasse la stricte zone d’exposition
- Évaluer les comorbidités : HbA1c si diabétique, tabagisme
- Consentement éclairé incluant la possibilité d’évolution vers un traitement endodontique secondaire
Seniors (> 60 ans)
- Le CPD reste possible chez le patient en bon état général, mais le rapport bénéfice-risque mérite discussion
- Préférer la pulpotomie (préserve une partie de la pulpe et offre des taux de succès robustes [8]) ou le traitement endodontique conventionnel
- Tenir compte de l’espérance de vie fonctionnelle de la dent et de la capacité du patient au suivi
- Si CPD retenu : conditions opératoires optimales obligatoires
5. Comorbidités à prendre en compte
Diabète
Le diabète déséquilibré altère la cicatrisation par plusieurs mécanismes (microangiopathie, dysfonction immunitaire, glycation des protéines matricielles). Un seuil pratique souvent cité d’HbA1c > 8 % comme limite à la thérapie pulpaire vitale conservatrice est raisonnable, sans être validé par une étude prospective dédiée. Le diabète bien équilibré n’est pas une contre-indication.
Tabagisme
Le tabagisme altère la microcirculation pulpaire et la cicatrisation. Aucun seuil chiffré ne fait consensus mais le tabagisme actif important (> 10 cigarettes/jour) est un facteur défavorable à intégrer dans la décision et l’information du patient.
Médications
Les bisphosphonates, les corticoïdes au long cours, les immunosuppresseurs et les chimiothérapies récentes sont des facteurs à considérer, sans constituer des contre-indications absolues. Le contexte oncologique impose une discussion pluridisciplinaire.
Immunosuppression
Pronostic dégradé. La balance bénéfice-risque doit être discutée au cas par cas avec le patient et, le cas échéant, son médecin référent.
6. Optimisation du protocole : ce qui compte pour tous les âges
Quelle que soit la tranche d’âge, certains éléments du protocole conditionnent fortement le pronostic.
Asepsie
- Digue obligatoire
- Désinfection du champ opératoire
- Instrumentation stérile
Magnification
- Loupes 4× minimum, microscope opératoire idéalement
- Permet d’apprécier la qualité du saignement, l’absence de tissu carié résiduel, l’adaptation du biomatériau
Contrôle hémostatique
- Hypochlorite de sodium dilué 1,5-3 % ou sérum physiologique stérile
- Compression douce, durée 3-10 minutes
- Si l’hémostase n’est pas obtenue, reconsidérer l’indication au profit d’une pulpotomie
Biomatériau
- Ciment hydraulique de silicate de calcium (MTA ou Biodentine)
- Épaisseur minimale de 2 mm
- Manipulation conforme aux préconisations du fabricant
Restauration coronaire étanche
- Composite ou couronne, selon la quantité de tissu résiduel
- Restauration immédiate possible avec Biodentine, différée avec MTA selon le temps de prise
- Vérification de l’étanchéité aux contrôles ultérieurs : c’est un facteur de pérennité majeur
Suivi structuré
- Examen clinique et radiographique à 3, 6, 12 mois
- Puis annuel pendant 3 à 5 ans
- Critères de succès : asymptomatique, lamina dura continue, pas de lyse apicale, restauration intègre
7. Communication avec le patient : adapter le discours à l’âge
Patient jeune
Mettre en avant le bénéfice de préserver la vitalité pulpaire, le potentiel de cicatrisation favorable, et l’objectif de fonctionnalité durable. Le suivi est un engagement à long terme.
Patient en milieu de vie
Discuter explicitement les alternatives (pulpotomie, endodontie). Présenter les chiffres réels de succès, sans surévaluer. Le consentement doit inclure la possibilité d’une évolution thérapeutique secondaire.
Patient âgé
Proposer une approche qui privilégie la prévisibilité. Ne pas survendre le CPD : la pulpotomie ou l’endodontie offrent souvent un meilleur rapport bénéfice-risque dans cette tranche d’âge. La discussion doit intégrer l’espérance de vie fonctionnelle de la dent et la capacité du patient à assurer le suivi.
8. FAQ
Le seuil de 40 ans ressort dans plusieurs études comme un point d’inflexion statistique [2]. Cela ne signifie pas qu’il faut refuser le CPD au-delà, mais que la sélection du cas devient plus rigoureuse et que les alternatives (pulpotomie, endodontie) doivent être systématiquement discutées.
Oui, mais le rapport bénéfice-risque doit être pesé. Sur une indication idéale (exposition mineure, pulpe saine, hémostase rapide, asepsie parfaite), le CPD reste possible. Pour une dent stratégique avec exposition limite ou inflammation pulpaire suspectée, la pulpotomie est souvent un meilleur choix : elle préserve la vitalité radiculaire avec un pronostic plus prévisible.
Souvent oui. La pulpotomie offre une meilleure prévisibilité car elle élimine la zone potentiellement inflammée tout en préservant la pulpe radiculaire. Les méta-analyses [8] montrent des taux de succès robustes (~ 87 %) y compris en pulpite irréversible, ce qui rend la pulpotomie particulièrement intéressante chez les patients où le CPD a un pronostic plus incertain.
À prendre avec recul. Les méta-analyses donnent des ordres de grandeur, mais les valeurs au pourcentage près par décennie ne sont pas directement publiées. Beaucoup de chiffres très précis qui circulent sont des extrapolations. La distinction la plus solide statistiquement reste < 40 ans vs ≥ 40 ans [2].
Il reste utilisable et a fait ses preuves cliniquement. Les méta-analyses récentes [7] montrent toutefois une supériorité statistiquement significative des CHSC (MTA, Biodentine) en termes de taux de succès et de qualité du pont dentinaire. Pour un nouveau cas en 2026, le MTA ou la Biodentine sont à privilégier dès lors qu’ils sont disponibles.
Non. Un diabète bien équilibré (HbA1c < 7 %) n’est pas une contre-indication. Un diabète déséquilibré (HbA1c > 8 %) altère la cicatrisation et doit faire reconsidérer l’indication ou conduire à privilégier la pulpotomie ou le traitement endodontique. Une mise au point glycémique préalable est souhaitable lorsque le calendrier le permet.
Synthèse
L’âge influence le pronostic du coiffage pulpaire direct par des mécanismes biologiques bien documentés (déclin des cellules souches pulpaires, modifications structurelles, comorbidités) et par des données cliniques convergentes. Le seuil pratique de 40 ans est soutenu par la littérature, mais il ne doit pas occulter la hiérarchie des facteurs : l’asepsie, le choix du biomatériau, le contrôle hémostatique et l’étanchéité de la restauration coronaire pèsent au moins autant dans le pronostic réel.
Chez le patient jeune, le CPD reste une option de premier choix sur les bonnes indications. Chez l’adulte d’âge moyen, la sélection des cas devient plus rigoureuse et la pulpotomie s’impose comme alternative crédible. Chez le senior, le rapport bénéfice-risque favorise généralement la pulpotomie ou l’endodontie, sans pour autant exclure le CPD dans des indications idéales.
Plus que l’âge chronologique, ce sont l’état pulpaire effectif au moment de l’exposition, la rigueur du protocole, et l’engagement au suivi qui déterminent le succès.
Sources et bibliographie
- Cushley S, Duncan HF, Lappin MJ, et al. Treatment Outcomes and Prognostic Factors of Direct Pulp Capping in Permanent Teeth: A Systematic Review and Meta-analysis. J Endod. 2024 ;50(12):1681-1691. PMC11685521
- Çelik BN, Mutluay MS, Arıkan V, Sarı Ş. The evaluation of MTA and Biodentine as a pulpotomy materials for carious exposures in primary teeth. Clin Oral Investig. 2019 ;23(2):661-666. — Étude sur l’effet de l’âge avec Biodentine en CPD : succès 90,9 % chez < 40 ans vs 73,8 % chez ≥ 40 ans (p = 0,048).
- Iezzi I, Cerqueni G, Licini C, Lucarini G, Mattioli Belmonte M. Dental pulp stem cells senescence and regenerative potential relationship. J Cell Physiol. 2019;234(5):7186-7197. PubMed 30362542
- Feng X, Xing J, Feng G, et al. p16(INK4A) mediates age-related changes in mesenchymal stem cells derived from human dental pulp through the DNA damage and stress response. Mech Ageing Dev. 2014;141-142:46-55.
- Pinto KP, Silva GR, Ferreira CMA, Sassone LM, Silva EJNL. Success rate of direct pulp capping on permanent teeth using bioactive materials: a systematic review and meta-analysis of randomized clinical trials. Restor Dent Endod. 2024;49(4):e34. PMC11621314
- Cardoso-Silva C, Bottino MA, Lopes GC, et al. Outcome of Direct Pulp Capping in Teeth Diagnosed as Irreversible Pulpitis: Systematic Review and Meta-Analysis. J Clin Exp Dent. 2022. PMC9328486
- Cushley S, Duncan HF, Lappin MJ, et al. Efficacy of direct pulp capping for management of cariously exposed pulps in permanent teeth: a systematic review and meta-analysis. Int Endod J. 2021 ;54(4):556-571. PubMed 33222178
- Li W, Yang B, Shi J. Efficacy of pulpotomy for permanent teeth with carious pulp exposure: A systematic review and meta-analysis of randomized controlled trials. PLoS One. 2024;19(7):e0305218. doi:10.1371/journal.pone.0305218
- Duncan HF, Galler KM, Tomson PL, et al. European Society of Endodontology position statement: Management of deep caries and the exposed pulp. Int Endod J. 2019;52(7):923-934.