Gestion des Perforations Radiculaires
Revue clinique fondée sur des sources vérifiées (PubMed, DOI confirmés)
1. Introduction & définitions
Définition
Une perforation radiculaire est une communication pathologique ou iatrogène entre le système canalaire endodontique et le parodonte (ligament, os alvéolaire, sillon gingival). Le Glossary of Endodontic Terms de l’AAE la définit comme une communication mécanique ou pathologique entre le système canalaire et la surface externe de la racine [1] [2].
Étiologies
- Iatrogènes : cavité d’accès, instrumentation canalaire, préparation d’espace tenon [1] [3].
- Pathologiques : résorption interne/externe, carie pénétrante [2].
Pourquoi c’est grave
Non diagnostiquée ou mal gérée, la perforation expose le parodonte à la contamination bactérienne, conduit à une perte d’attache, une résorption osseuse et, à terme, à l’extraction [2] [4]. La revue narrative de Clauder & Shin (2022) dans l’International Endodontic Journal constitue aujourd’hui la synthèse de référence sur la gestion des perforations [2].
2. Épidémiologie
Prévalence
Une revue systématique de Sarao, Berlin-Broner & Levin (2021) analysant les études publiées rapporte une fréquence de perforations lors du traitement endodontique variant de 0,6 % à 17,6 % selon les populations étudiées, les opérateurs (étudiants vs spécialistes) et la méthodologie [5].
L’étude rétrospective de Tsesis et al. (2010) sur 2 002 dossiers et 5 048 dents traitées endodontiquement a identifié 116 perforations (soit environ 2,3 % des dents traitées), dont 81 présentaient des altérations parodontales associées [6].
Répartition
Dans l’étude princeps de Kvinnsland et al. (1989) sur 55 cas de perforation :
- 47 % survenaient lors du traitement endodontique, 53 % lors de la préparation d’espace tenon [3].
- Les dents maxillaires étaient environ 3 fois plus fréquemment perforées (74,5 %) que les mandibulaires (25,5 %) [3].
Classification pronostique de Fuss & Trope (1996)
Fuss & Trope ont proposé une classification fondée sur les trois facteurs pronostiques majeurs : temps écoulé avant traitement, taille de la perforation, localisation par rapport à l’attache épithéliale et à la crête osseuse [1]. Plus la perforation est proche de la zone critique (attache épithéliale + crête osseuse), plus le pronostic est compromis en raison de la susceptibilité à la contamination microbienne orale [1].
3. Diagnostic clinique et imagerie
Signes intra-opératoires
La détection d’une perforation repose sur plusieurs indices cliniques, dont un saignement inattendu dans le canal, une douleur disproportionnée à l’anesthésie efficace, une lecture aberrante du localisateur d’apex, ou la visualisation directe au microscope opératoire [2] [8].
Imagerie 2D (radiographie périapicale)
La radiographie périapicale reste le premier examen d’imagerie recommandé en endodontie [9]. Sa limite principale pour les perforations est la superposition des structures : une perforation peut rester invisible si elle se projette sur la lumière canalaire [2].
CBCT (Cone Beam Computed Tomography)
Le CBCT est particulièrement utile pour la localisation tridimensionnelle, l’évaluation de la taille du défaut et la planification chirurgicale. Le position statement conjoint AAE/AAOMR (2015, mis à jour) recommande le CBCT en endodontie uniquement après évaluation clinique et radiographique 2D, en utilisant le plus petit champ de vue compatible avec l’information recherchée [9].
4. Facteurs pronostiques
La méta-analyse de Siew, Lee & Cheung (2015), qui regroupe 17 études de 1950 à 2014 (12 incluses en méta-analyse), constitue la référence actuelle la plus robuste sur l’outcome des perforations [7].
Résultats globaux de la méta-analyse (Siew et al. 2015)
- Taux de succès global de la réparation non-chirurgicale : 72,5 % (IC 95 % : 61,9 – 81,0) [7]
- Avec MTA : 80,9 % (IC 95 % : 67,1 – 89,8), différence non statistiquement significative vs autres matériaux [7]
- Facteur défavorable significatif (p < 0,05) : radioclarté pré-opératoire adjacente au site [7]
- Facteur favorable significatif (p < 0,05) : dent maxillaire vs mandibulaire [7]
Rôle du délai avant réparation
Fuss & Trope (1996) ont posé le principe qu’un traitement immédiat offre le meilleur pronostic, en particulier parce qu’il limite la contamination bactérienne [1]. L’étude longitudinale de Mente et al. (2014) sur la réparation par MTA sur 14 ans confirme qu’un scellement précoce améliore nettement les chances de cicatrisation [10].
Rôle de la localisation
Les perforations cervicales/furcaires (proches de l’attache épithéliale) sont les plus défavorables en raison de la contamination inévitable par le sulcus [1] [2]. Les perforations apicales et du tiers moyen intra-osseux ont un meilleur pronostic si elles sont bien scellées [2].
Rôle de la taille
Une perforation de large diamètre est plus difficile à sceller et plus susceptible d’entraîner une extrusion de matériau dans les tissus péri-radiculaires [1] [2].
5. Prise en charge
Approche non-chirurgicale (orthograde)
L’approche non-chirurgicale est le premier recours chaque fois que la perforation est accessible par voie canalaire [2] [7]. Le protocole type :
- Isolation absolue par digue
- Hémostase et rinçage du site (hypochlorite de sodium, utilisé avec précaution près d’un défaut parodontal) [2]
- Mise en place d’une matrice interne si nécessaire pour limiter l’extrusion [2]
- Scellement par ciment silicate de calcium (MTA, Biodentine, bioceramic) sous microscope
- Finalisation du traitement canalaire et restauration coronaire étanche
Approche chirurgicale
La chirurgie (voie rétrograde) est indiquée lorsque la perforation n’est pas accessible par voie orthograde, ou en cas d’échec d’une première réparation non-chirurgicale [2].
Extraction
L’extraction reste une option à discuter ouvertement avec le patient, en particulier pour les perforations furcaires sévères avec perte d’attache établie [1] [2].
6. Biomatériaux de scellement
MTA (Mineral Trioxide Aggregate)
Introduit au milieu des années 1990, le MTA est la référence historique pour la réparation des perforations [11]. Ses propriétés — biocompatibilité, étanchéité, induction de tissu minéralisé, prise en milieu humide — en ont fait la référence sur laquelle les matériaux plus récents sont comparés [2] [11]. Limites : temps de prise long, coloration potentielle de la dent avec les formulations contenant de l’oxyde de bismuth, manipulation délicate [11].
Biodentine
Silicate tricalcique introduit en 2010, Biodentine présente un temps de prise plus court (~12 min), une meilleure manipulation et n’induit pas de coloration notable car son radio-opacifiant est l’oxyde de zirconium [12]. Les données cliniques comparatives MTA vs Biodentine restent limitées sur l’application spécifique « perforation radiculaire » — la plupart des études comparatives portent sur le coiffage pulpaire [12].
Autres matériaux modernes (bioceramic / bioactive cements)
Plusieurs ciments bioactifs (EndoSequence BC, iRoot BP, Neo MTA, etc.) sont disponibles avec des propriétés théoriques comparables au MTA, mais avec un niveau de preuve clinique inférieur à ce jour [2].
Matériaux à proscrire
Amalgame, composite placé directement contre le parodonte, gutta-percha seule : les études anciennes et les revues récentes convergent pour déconseiller ces matériaux en réparation de perforation [1] [2].
7. Questions cliniques fréquentes
Q1 — Une dent perforée peut-elle être conservée ?
Oui, dans la majorité des cas accessibles et traités précocement. La méta-analyse de Siew et al. estime le taux de succès de la réparation non-chirurgicale autour de 72,5 % (et jusqu’à ~81 % avec MTA, sans différence statistiquement significative vs autres matériaux) [7]. L’extraction doit rester un recours après évaluation des alternatives.
Q2 — Faut-il traiter immédiatement ?
Oui. Le principe de scellement précoce est établi depuis Fuss & Trope (1996) et confirmé par les études longitudinales [1] [10]. Plus la contamination s’installe, plus le pronostic se dégrade. Les chiffres précis « x % par jour perdu » ne sont pas issus d’une étude prospective unique : retenir le principe qualitatif et traiter dès que possible.
Q3 — MTA, Biodentine ou autre ciment biocéramique ?
Sur la base des preuves disponibles (méta-analyse de Siew et al. 2015) [7] :
- MTA : référence avec le plus de recul clinique et le plus grand volume de données
- Biodentine : propriétés physiques comparables voire améliorées, temps de prise plus court, moins de coloration — mais preuves cliniques spécifiques sur les perforations moins abondantes
- Autres ciments biocéramiques : prometteurs, mais preuves cliniques de long terme limitées à ce jour [2]
L’amalgame et le composite direct contre le parodonte sont à éviter [2].
8. Bibliographie vérifiée
Chaque référence a été vérifiée sur PubMed ou chez l’éditeur. Les liens DOI/PMID permettent une consultation directe.
-
Fuss Z, Trope M. Root perforations: classification and treatment choices based on prognostic factors. Endodontics & Dental Traumatology. 1996;12(6):255–264.
PMID: 9206372 · DOI: 10.1111/j.1600-9657.1996.tb00524.x -
Clauder T, Shin SJ. Present status and future directions – Managing perforations. International Endodontic Journal. 2022;55(Suppl 4):872–891.
DOI: 10.1111/iej.13748 -
Kvinnsland I, Oswald RJ, Halse A, Grønningsaeter AG. A clinical and roentgenological study of 55 cases of root perforation. International Endodontic Journal. 1989;22(2):75–84.
PMID: 2599663 · DOI: 10.1111/j.1365-2591.1989.tb00509.x -
Saed SM, Ashley MP, Darcey J. Root perforations: aetiology, management strategies and outcomes. The hole truth. British Dental Journal. 2016;220(4):171–180.
DOI: 10.1038/sj.bdj.2016.132 -
Sarao SK, Berlin-Broner Y, Levin L. Occurrence and risk factors of dental root perforations: a systematic review. International Dental Journal. 2021;71(2):96–105.
DOI: 10.1111/idj.12602 -
Tsesis I, Rosenberg E, Faivishevsky V, Kfir A, Katz M, Rosen E. Prevalence and associated periodontal status of teeth with root perforation: a retrospective study of 2,002 patients’ medical records. Journal of Endodontics. 2010;36(5):797–800.
DOI: 10.1016/j.joen.2010.02.012 -
Siew K, Lee AHC, Cheung GSP. Treatment outcome of repaired root perforation: a systematic review and meta-analysis. Journal of Endodontics. 2015;41(11):1795–1804.
PMID: 26364002 · DOI: 10.1016/j.joen.2015.07.007 -
Estrela C, Decurcio DA, Rossi-Fedele G, Silva JA, Guedes OA, Borges ÁH. Root perforations: a review of diagnosis, prognosis and materials. Brazilian Oral Research. 2018;32(Suppl 1):e73.
DOI: 10.1590/1807-3107bor-2018.vol32.0073 -
American Association of Endodontists & American Academy of Oral and Maxillofacial Radiology. AAE and AAOMR Joint Position Statement: Use of cone beam computed tomography in endodontics 2015 update. Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology. 2015;120(4):508–512.
DOI: 10.1016/j.oooo.2015.07.033 -
Mente J, Leo M, Panagidis D, Ohle M, Schneider S, Lorenzo Bermejo J, Pfefferle T. Treatment outcome of mineral trioxide aggregate in open apex teeth. Journal of Endodontics. 2014;40(10):790–796.
DOI: 10.1016/j.joen.2014.02.018 -
Parirokh M, Torabinejad M. Mineral trioxide aggregate: a comprehensive literature review—Part III: Clinical applications, drawbacks, and mechanism of action. Journal of Endodontics. 2010;36(3):400–413.
DOI: 10.1016/j.joen.2009.09.009 -
Malkondu Ö, Karapinar Kazandağ M, Kazazoğlu E. A review on Biodentine, a contemporary dentine replacement and repair material. BioMed Research International. 2014;2014:160951.
DOI: 10.1155/2014/160951
⚠️ Disclaimer scientifique
Ce document compile des données probantes issues de revues systématiques, méta-analyses, position statements et études cliniques publiés entre 1989 et 2024.
- ✅ Inclus : articles indexés PubMed avec DOI/PMID vérifiés, position statements officiels (ESE, AAE/AAOMR), méta-analyses et revues narratives de référence.
- ❌ Exclus : références sans traçabilité éditeur.
- Limites : la plupart des études publiées sur l’outcome des perforations sont rétrospectives ou à petit échantillon. Les chiffres de taux de succès par localisation, par délai ou par arcade sont indicatifs et non des seuils cliniques absolus.
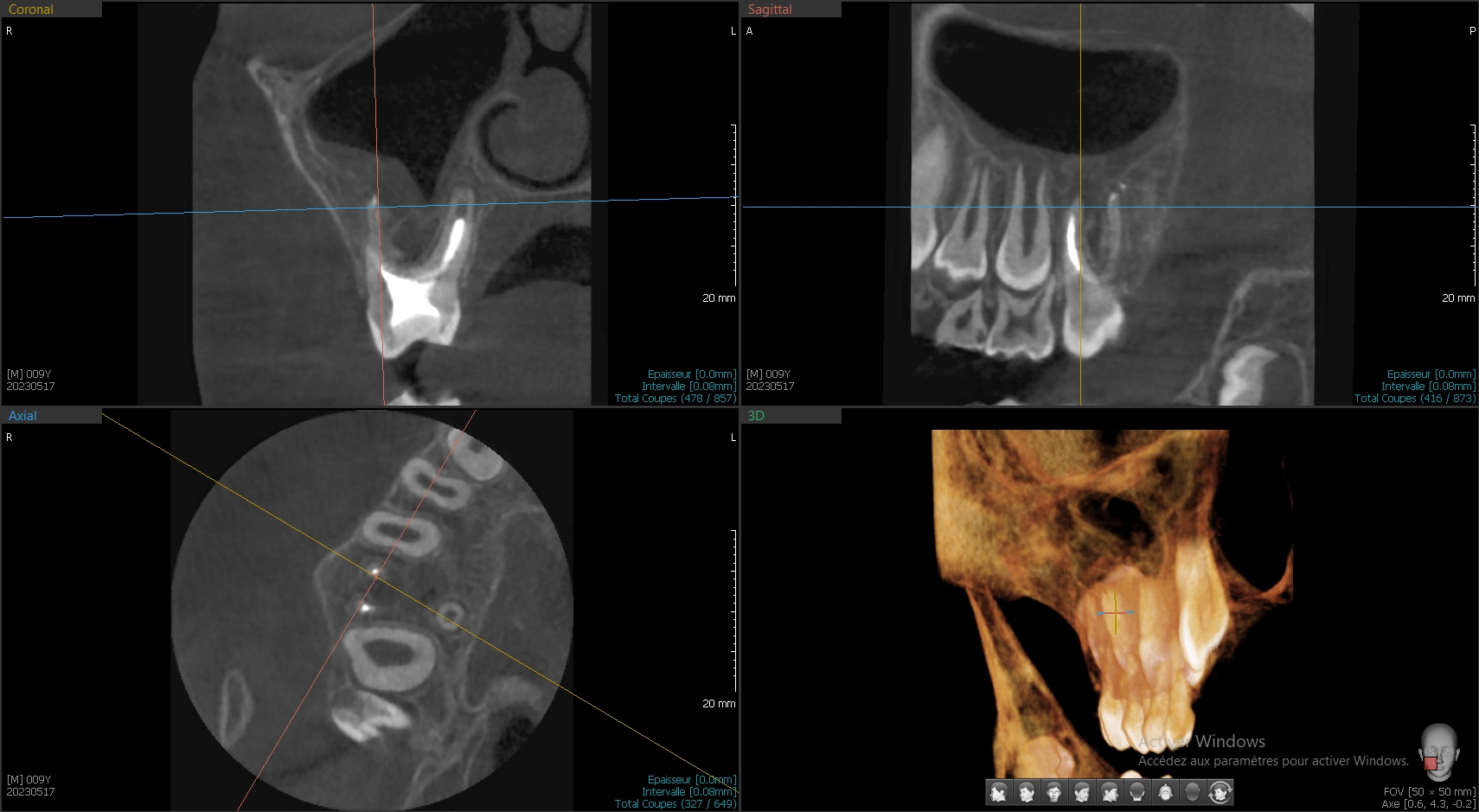
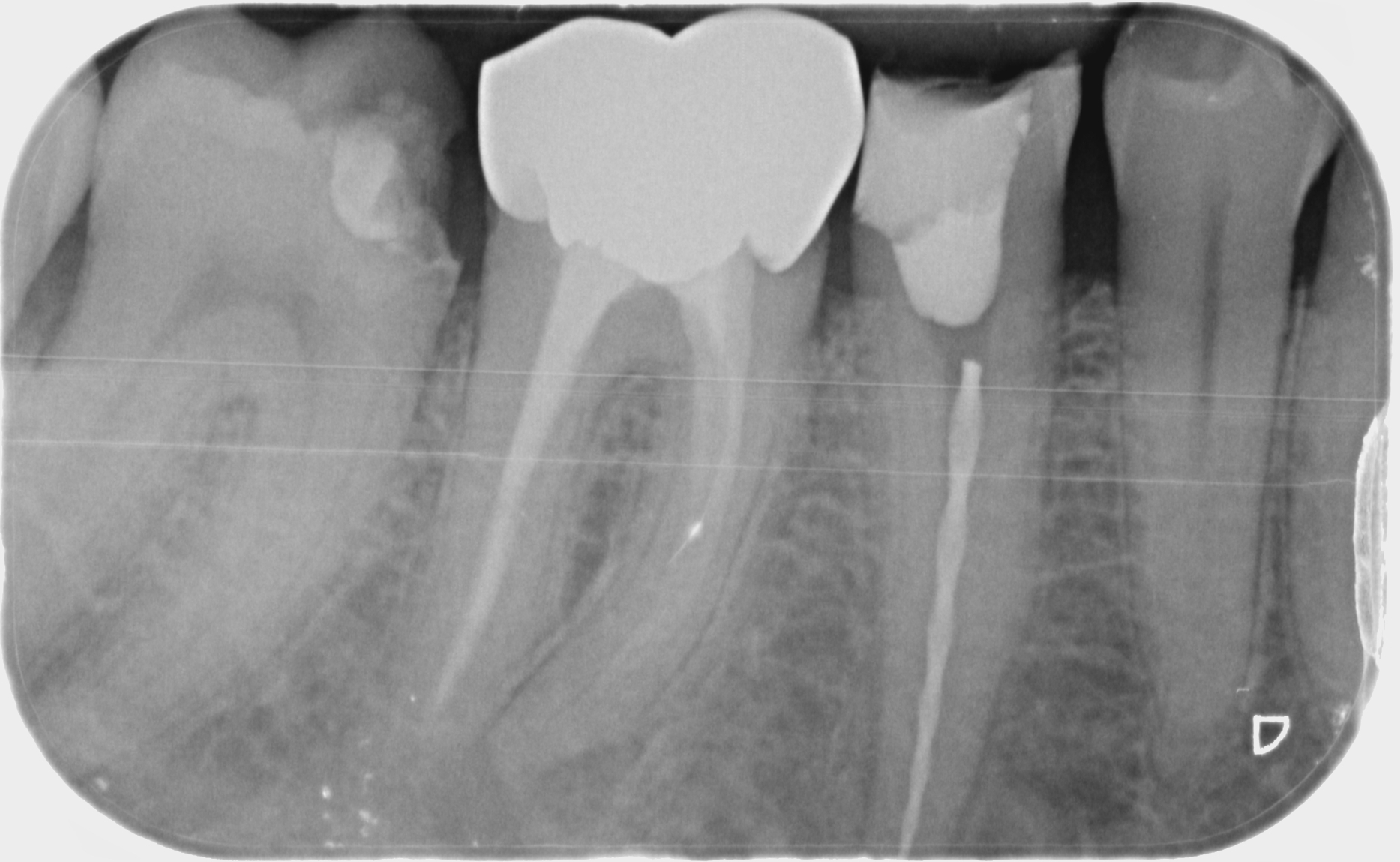
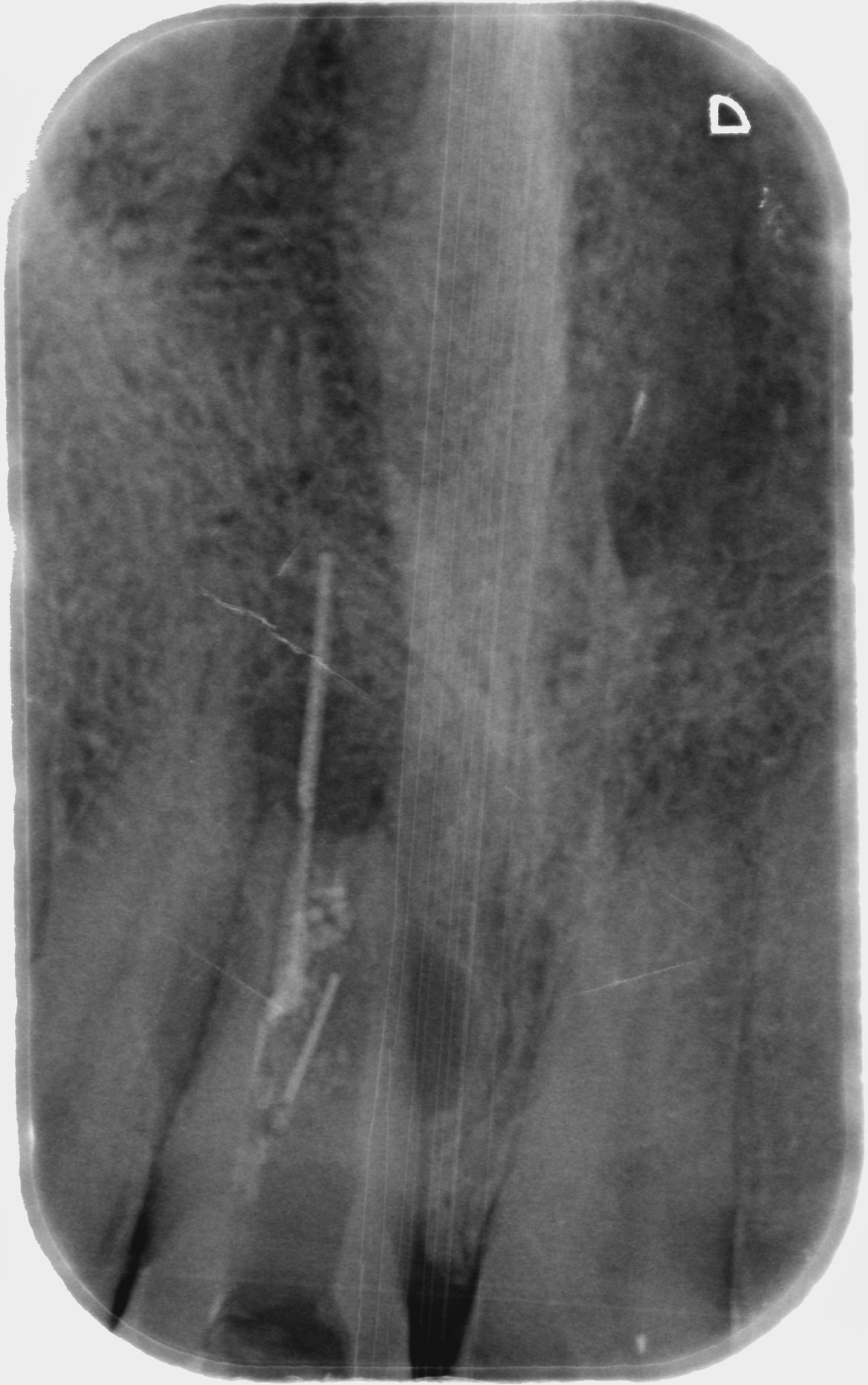
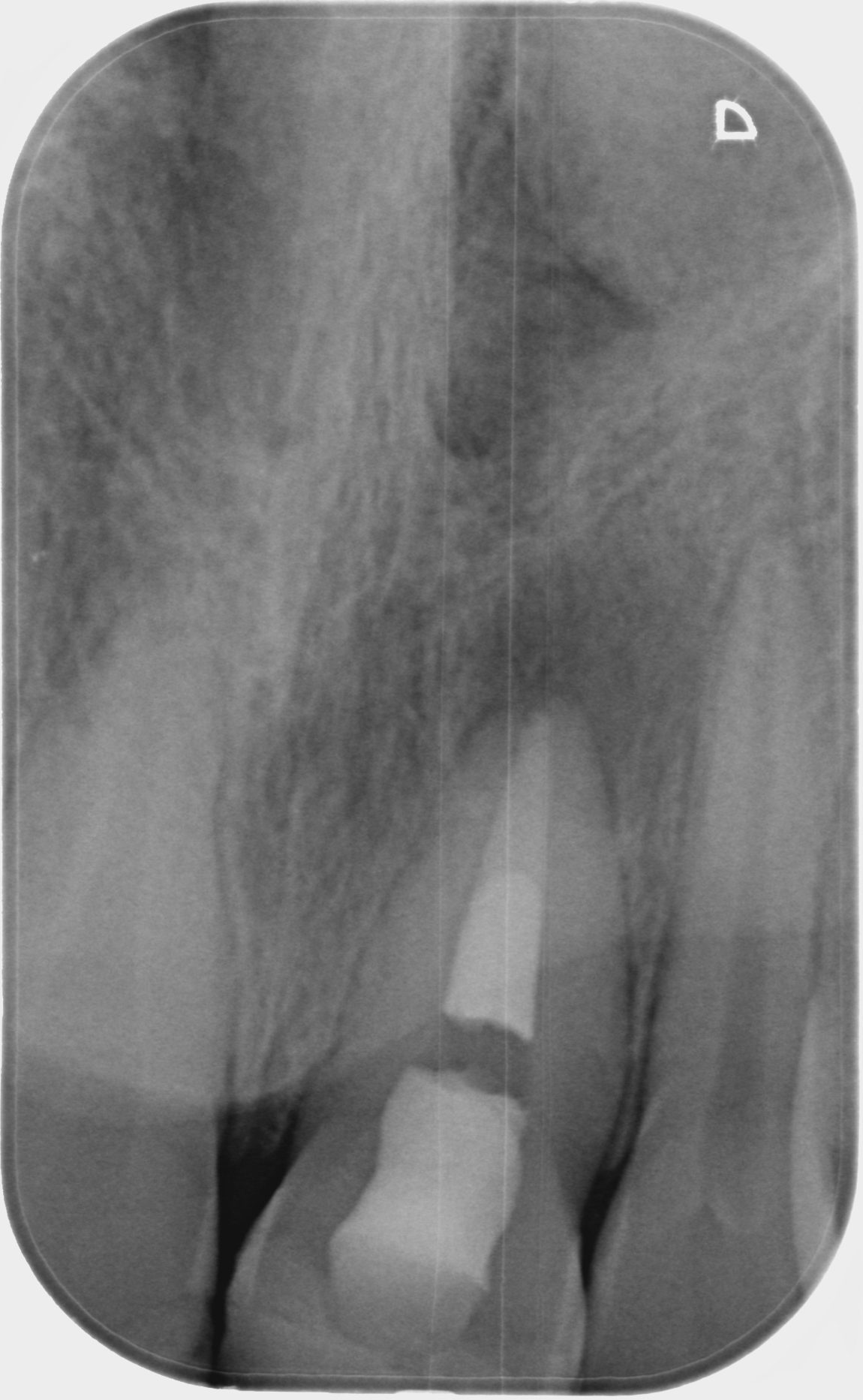
Cas Clinique
Cas de retraitement sur une 46 présentant deux racines distales, une perforation dû à un tenon radiculaire désaxé et des débris d’amalgame dans la racine DV.
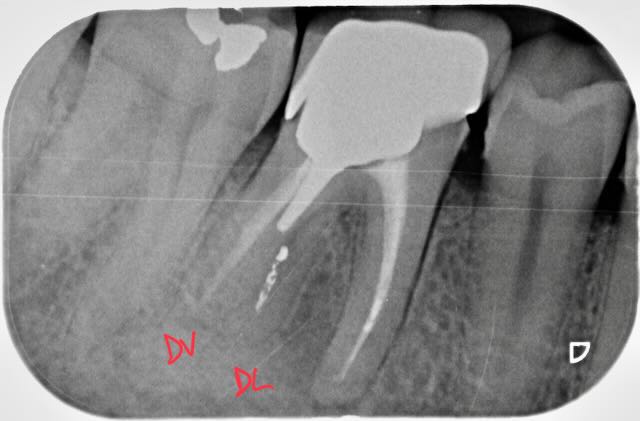
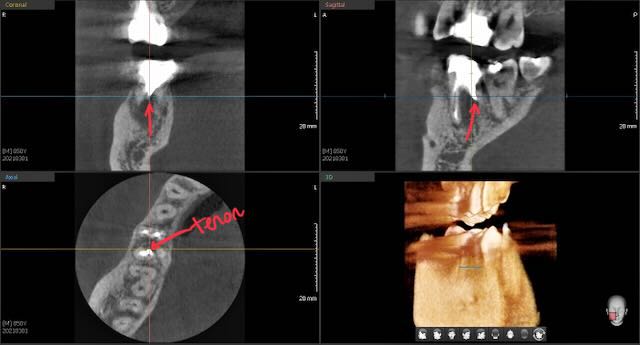
Protocole détaillé du retraitement
- Après la dépose de la CR et de l’IC, RCPE bague de cuivre + Equia (GC)
- Protection de la perforation avec du teflon et reprise du traitement existant des 3 canaux à l’EndoRestart (Komet)
- Préparation du canal DV (Procodile,Komet) et élimination au mieux de l’amalgame présent
- Obturation des 4 canaux au Sealite + GP en thermocompaction
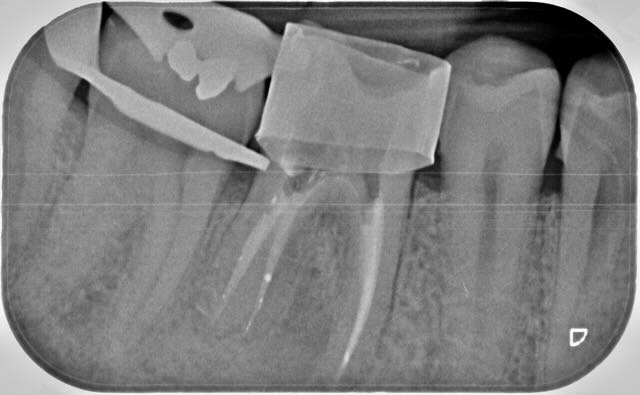
- Obturation au MTA de la perforation et protection au Hi-Seal
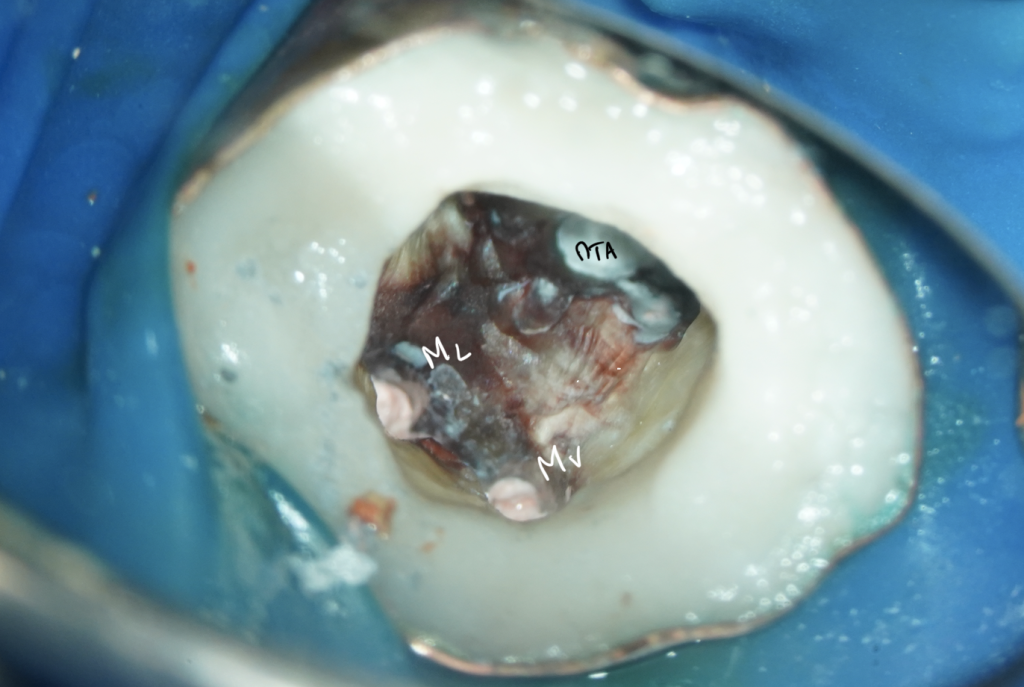
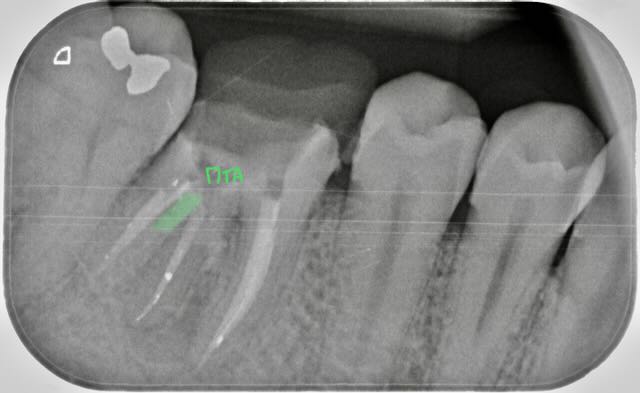
- Réalisation d’une endocouronne provisoire (Structur)
Résultats et suivi à un an
Le contrôle à un an révèle une diminution de la LIPOE avec une absence de symptômes. La couronne définitive a été réalisé par la suite.
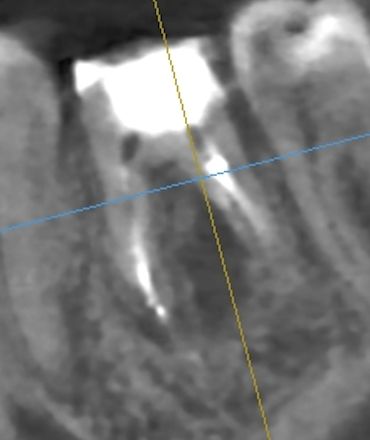
Le patient a été prévenu dès le départ de l’incertitude quant à la longévité de cette dent, avec la volonté simple de prolonger la dent sur l’arcade et d’améliorer la situation en cas d’implant.